ದೀರ್ಘಕಾಲದ ಲಿಂಫೋಸೈಟಿಕ್ ಲ್ಯುಕೇಮಿಯಾ (CLL) / ಸಣ್ಣ ಲಿಂಫೋಸೈಟಿಕ್ ಲಿಂಫೋಮಾ (SLL) ಅವಲೋಕನ
CLL SLL ಗಿಂತ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ ಮತ್ತು 70 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಜನರಲ್ಲಿ ಎರಡನೇ ಅತ್ಯಂತ ಸಾಮಾನ್ಯವಾದ ಅಸಡ್ಡೆ B-ಸೆಲ್ ಕ್ಯಾನ್ಸರ್ ಆಗಿದೆ. ಇದು ಮಹಿಳೆಯರಿಗಿಂತ ಪುರುಷರಲ್ಲಿ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ ಮತ್ತು 40 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಜನರ ಮೇಲೆ ಬಹಳ ವಿರಳವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ಹೆಚ್ಚಿನ ಜಡ ಲಿಂಫೋಮಾಗಳನ್ನು ಗುಣಪಡಿಸಲಾಗುವುದಿಲ್ಲ, ಅಂದರೆ ಒಮ್ಮೆ ನೀವು CLL / SLL ಗೆ ರೋಗನಿರ್ಣಯ ಮಾಡಿದರೆ, ನಿಮ್ಮ ಜೀವನದುದ್ದಕ್ಕೂ ನೀವು ಅದನ್ನು ಹೊಂದಿರುತ್ತೀರಿ. ಆದಾಗ್ಯೂ, ಇದು ನಿಧಾನವಾಗಿ ಬೆಳೆಯುವುದರಿಂದ ಕೆಲವು ಜನರು ರೋಗಲಕ್ಷಣಗಳಿಲ್ಲದೆ ಪೂರ್ಣ ಜೀವನವನ್ನು ನಡೆಸಬಹುದು ಮತ್ತು ಯಾವುದೇ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿಲ್ಲ. ಇನ್ನೂ ಅನೇಕರು ಕೆಲವು ಹಂತದಲ್ಲಿ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಪಡೆಯುತ್ತಾರೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ.
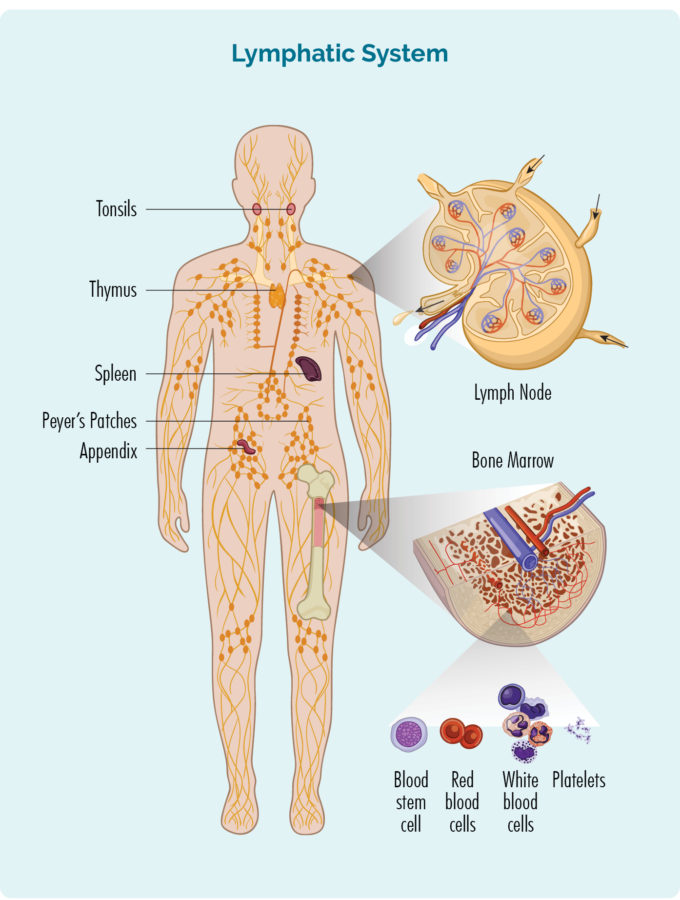
CLL / SLL ಅನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳಲು, ನಿಮ್ಮ ಬಿ-ಸೆಲ್ ಲಿಂಫೋಸೈಟ್ಸ್ ಬಗ್ಗೆ ನೀವು ಸ್ವಲ್ಪ ತಿಳಿದುಕೊಳ್ಳಬೇಕು
ಬಿ-ಸೆಲ್ ಲಿಂಫೋಸೈಟ್ಸ್:
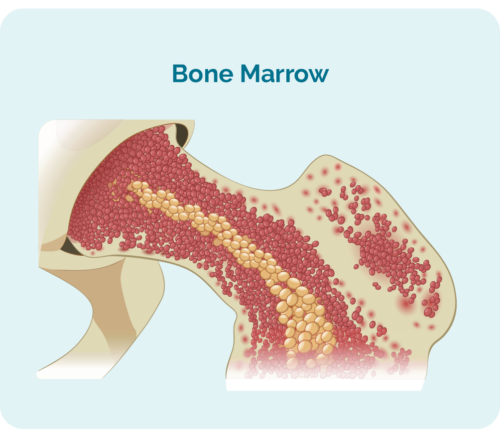
- ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆಯಲ್ಲಿ (ನಿಮ್ಮ ಮೂಳೆಗಳ ಮಧ್ಯದಲ್ಲಿರುವ ಸ್ಪಂಜಿನ ಭಾಗ) ತಯಾರಿಸಲಾಗುತ್ತದೆ, ಆದರೆ ಸಾಮಾನ್ಯವಾಗಿ ನಿಮ್ಮ ಗುಲ್ಮ ಮತ್ತು ನಿಮ್ಮ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳಲ್ಲಿ ವಾಸಿಸುತ್ತವೆ.
- ಬಿಳಿ ರಕ್ತ ಕಣಗಳ ಒಂದು ವಿಧ.
- ನಿಮ್ಮನ್ನು ಆರೋಗ್ಯವಾಗಿಡಲು ಸೋಂಕು ಮತ್ತು ರೋಗಗಳ ವಿರುದ್ಧ ಹೋರಾಡಿ.
- ನೀವು ಹಿಂದೆ ಹೊಂದಿದ್ದ ಸೋಂಕುಗಳನ್ನು ನೆನಪಿಡಿ, ಆದ್ದರಿಂದ ನೀವು ಮತ್ತೆ ಅದೇ ಸೋಂಕನ್ನು ಪಡೆದರೆ, ನಿಮ್ಮ ದೇಹದ ಪ್ರತಿರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯು ಅದನ್ನು ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಮತ್ತು ತ್ವರಿತವಾಗಿ ಹೋರಾಡಬಹುದು.
- ಸೋಂಕು ಅಥವಾ ರೋಗದ ವಿರುದ್ಧ ಹೋರಾಡಲು ನಿಮ್ಮ ದುಗ್ಧರಸ ವ್ಯವಸ್ಥೆಯ ಮೂಲಕ ನಿಮ್ಮ ದೇಹದ ಯಾವುದೇ ಭಾಗಕ್ಕೆ ಪ್ರಯಾಣಿಸಬಹುದು.
ನೀವು CLL / SLL ಹೊಂದಿರುವಾಗ ನಿಮ್ಮ B-ಕೋಶಗಳಿಗೆ ಏನಾಗುತ್ತದೆ?
ನೀವು CLL / SLL ಹೊಂದಿರುವಾಗ ನಿಮ್ಮ B-ಸೆಲ್ ಲಿಂಫೋಸೈಟ್ಸ್:
- ಅಸಹಜವಾಗುತ್ತವೆ ಮತ್ತು ಅನಿಯಂತ್ರಿತವಾಗಿ ಬೆಳೆಯುತ್ತವೆ, ಇದು ಹಲವಾರು ಬಿ-ಸೆಲ್ ಲಿಂಫೋಸೈಟ್ಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
- ಹೊಸ ಆರೋಗ್ಯಕರ ಜೀವಕೋಶಗಳಿಗೆ ದಾರಿ ಮಾಡಿಕೊಡಬೇಕಾದಾಗ ಸಾಯಬೇಡಿ.
- ತುಂಬಾ ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತವೆ, ಆದ್ದರಿಂದ ಅವು ಸಾಮಾನ್ಯವಾಗಿ ಸರಿಯಾಗಿ ಬೆಳವಣಿಗೆಯಾಗುವುದಿಲ್ಲ ಮತ್ತು ಸೋಂಕು ಮತ್ತು ರೋಗದ ವಿರುದ್ಧ ಹೋರಾಡಲು ಸರಿಯಾಗಿ ಕೆಲಸ ಮಾಡಲಾರವು.
- ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆಯಲ್ಲಿ ತುಂಬಾ ಜಾಗವನ್ನು ತೆಗೆದುಕೊಳ್ಳಬಹುದು, ನಿಮ್ಮ ಇತರ ರಕ್ತ ಕಣಗಳಾದ ಕೆಂಪು ರಕ್ತ ಕಣಗಳು ಮತ್ತು ಪ್ಲೇಟ್ಲೆಟ್ಗಳು ಸರಿಯಾಗಿ ಬೆಳೆಯಲು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ.
CLL/ SLL ಅನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು
ಪ್ರೊಫೆಸರ್ ಕಾನ್ ಟಾಮ್, ಮೆಲ್ಬೋರ್ನ್ ಮೂಲದ CLL/ SLL ತಜ್ಞ ಹೆಮಟಾಲಜಿಸ್ಟ್ CLL/SLL ಅನ್ನು ವಿವರಿಸುತ್ತಾರೆ ಮತ್ತು ನೀವು ಹೊಂದಿರುವ ಕೆಲವು ಪ್ರಶ್ನೆಗಳಿಗೆ ಉತ್ತರಿಸುತ್ತಾರೆ.
ಈ ವೀಡಿಯೊವನ್ನು ಸೆಪ್ಟೆಂಬರ್ 2022 ರಲ್ಲಿ ಚಿತ್ರೀಕರಿಸಲಾಗಿದೆ
CLL ನೊಂದಿಗೆ ರೋಗಿಯ ಅನುಭವ
ನಿಮ್ಮ ವೈದ್ಯರು ಮತ್ತು ದಾದಿಯರಿಂದ ನೀವು ಎಷ್ಟೇ ಮಾಹಿತಿಯನ್ನು ಪಡೆದರೂ, ವೈಯಕ್ತಿಕವಾಗಿ CLL / SLL ಅನ್ನು ಅನುಭವಿಸಿದವರಿಂದ ಕೇಳಲು ಇದು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಕೆಳಗೆ ನಾವು ವಾರೆನ್ ಅವರ ಕಥೆಯ ವೀಡಿಯೊವನ್ನು ಹೊಂದಿದ್ದೇವೆ, ಅಲ್ಲಿ ಅವರು ಮತ್ತು ಅವರ ಪತ್ನಿ ಕೇಟ್ ತಮ್ಮ ಅನುಭವವನ್ನು CLL ನೊಂದಿಗೆ ಹಂಚಿಕೊಳ್ಳುತ್ತಾರೆ. ನೀವು ವೀಕ್ಷಿಸಲು ಬಯಸಿದರೆ ವೀಡಿಯೊವನ್ನು ಕ್ಲಿಕ್ ಮಾಡಿ.
CLL / SLL ನ ಲಕ್ಷಣಗಳು
CLL / SLL ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ ಕ್ಯಾನ್ಸರ್, ಆದ್ದರಿಂದ ನೀವು ರೋಗನಿರ್ಣಯ ಮಾಡುವ ಸಮಯದಲ್ಲಿ ನೀವು ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವುದಿಲ್ಲ. ಸಾಮಾನ್ಯವಾಗಿ, ನೀವು ರಕ್ತ ಪರೀಕ್ಷೆ ಅಥವಾ ಯಾವುದೋ ಒಂದು ದೈಹಿಕ ಪರೀಕ್ಷೆಯ ನಂತರ ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುವುದು. ವಾಸ್ತವವಾಗಿ, CLL / SLL ಹೊಂದಿರುವ ಅನೇಕ ಜನರು ದೀರ್ಘ ಆರೋಗ್ಯಕರ ಜೀವನವನ್ನು ನಡೆಸುತ್ತಾರೆ. ಆದಾಗ್ಯೂ, CLL / SLL ನೊಂದಿಗೆ ವಾಸಿಸುವಾಗ ನೀವು ಕೆಲವು ಹಂತದಲ್ಲಿ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು.
ನೀವು ಪಡೆಯಬಹುದಾದ ಲಕ್ಷಣಗಳು
- ಅಸಾಮಾನ್ಯವಾಗಿ ದಣಿದ (ದಣಿದ). ಈ ರೀತಿಯ ಆಯಾಸವು ವಿಶ್ರಾಂತಿ ಅಥವಾ ನಿದ್ರೆಯ ನಂತರ ಉತ್ತಮವಾಗುವುದಿಲ್ಲ
- ಉಸಿರುಗಟ್ಟಿದ
- ಮೂಗೇಟುಗಳು ಅಥವಾ ರಕ್ತಸ್ರಾವ ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಸುಲಭವಾಗಿ
- ಸೋಂಕುಗಳು ಹೋಗುವುದಿಲ್ಲ, ಅಥವಾ ಮತ್ತೆ ಬರುತ್ತಲೇ ಇರುತ್ತವೆ
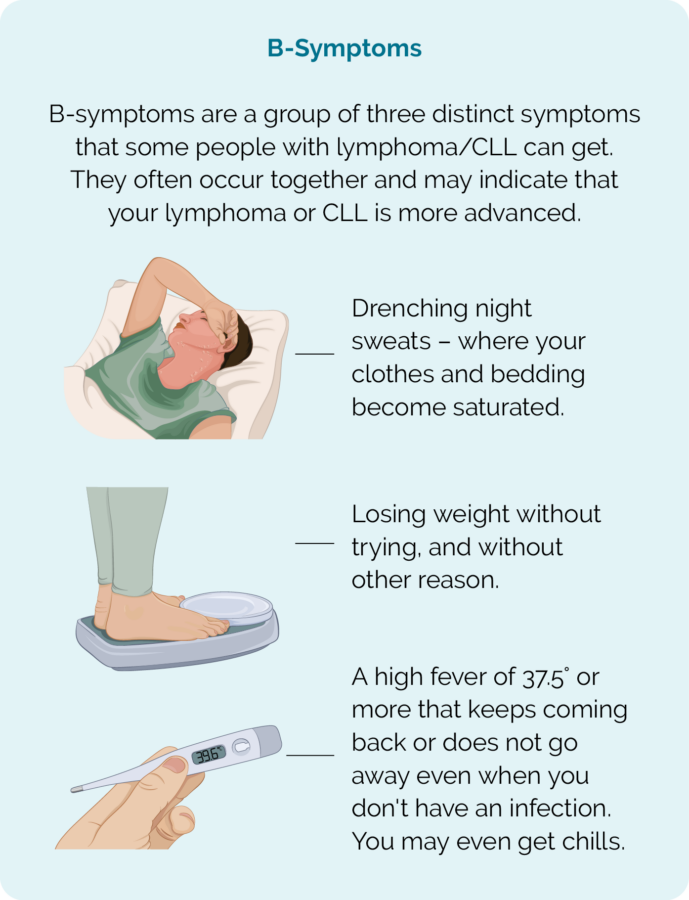
- ರಾತ್ರಿಯಲ್ಲಿ ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಹೆಚ್ಚು ಬೆವರುವುದು
- ಪ್ರಯತ್ನಿಸದೆ ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುವುದು
- ನಿಮ್ಮ ಕುತ್ತಿಗೆಯಲ್ಲಿ, ನಿಮ್ಮ ತೋಳುಗಳ ಕೆಳಗೆ, ನಿಮ್ಮ ತೊಡೆಸಂದು ಅಥವಾ ನಿಮ್ಮ ದೇಹದ ಇತರ ಭಾಗಗಳಲ್ಲಿ ಹೊಸ ಉಂಡೆ - ಇವುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ನೋವುರಹಿತವಾಗಿರುತ್ತವೆ
- ಕಡಿಮೆ ರಕ್ತದ ಎಣಿಕೆಗಳು ಉದಾಹರಣೆಗೆ:
- ರಕ್ತಹೀನತೆ - ಕಡಿಮೆ ಹಿಮೋಗ್ಲೋಬಿನ್ (Hb). Hb ಎಂಬುದು ನಿಮ್ಮ ಕೆಂಪು ರಕ್ತ ಕಣಗಳ ಮೇಲೆ ಪ್ರೋಟೀನ್ ಆಗಿದ್ದು ಅದು ನಿಮ್ಮ ದೇಹದ ಸುತ್ತಲೂ ಆಮ್ಲಜನಕವನ್ನು ಸಾಗಿಸುತ್ತದೆ.
- ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ - ಕಡಿಮೆ ಪ್ಲೇಟ್ಲೆಟ್ಗಳು. ಪ್ಲೇಟ್ಲೆಟ್ಗಳು ನಿಮ್ಮ ರಕ್ತವನ್ನು ಹೆಪ್ಪುಗಟ್ಟಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಆದ್ದರಿಂದ ನಿಮಗೆ ಸುಲಭವಾಗಿ ರಕ್ತಸ್ರಾವವಾಗುವುದಿಲ್ಲ ಮತ್ತು ಮೂಗೇಟುಗಳು ಉಂಟಾಗುವುದಿಲ್ಲ. ಕಿರುಬಿಲ್ಲೆಗಳನ್ನು ಥ್ರಂಬೋಸೈಟ್ಸ್ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ.
- ನ್ಯೂಟ್ರೋಪೆನಿಯಾ - ನ್ಯೂಟ್ರೋಫಿಲ್ಸ್ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಕಡಿಮೆ ಬಿಳಿ ರಕ್ತ ಕಣಗಳು. ನ್ಯೂಟ್ರೋಫಿಲ್ಗಳು ಸೋಂಕು ಮತ್ತು ರೋಗದ ವಿರುದ್ಧ ಹೋರಾಡುತ್ತವೆ.
- ಬಿ-ಲಕ್ಷಣಗಳು (ಚಿತ್ರ ನೋಡಿ)
ಯಾವಾಗ ವೈದ್ಯಕೀಯ ಸಲಹೆಯನ್ನು ಪಡೆಯಬೇಕು
ಈ ರೋಗಲಕ್ಷಣಗಳಿಗೆ ಸೋಂಕು, ಚಟುವಟಿಕೆಯ ಮಟ್ಟಗಳು, ಒತ್ತಡ, ಕೆಲವು ಔಷಧಿಗಳು ಅಥವಾ ಅಲರ್ಜಿಗಳಂತಹ ಇತರ ಕಾರಣಗಳಿವೆ. ಆದರೆ ನೀವು ಮುಖ್ಯ ಈ ರೋಗಲಕ್ಷಣಗಳಲ್ಲಿ ಯಾವುದಾದರೂ ಒಂದು ವಾರಕ್ಕಿಂತ ಹೆಚ್ಚು ಕಾಲ ಉಳಿಯುವ ಲಕ್ಷಣಗಳನ್ನು ನೀವು ಅನುಭವಿಸಿದರೆ ಅಥವಾ ಯಾವುದೇ ಕಾರಣವಿಲ್ಲದೆ ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಕಾಣಿಸಿಕೊಂಡರೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಭೇಟಿ ಮಾಡಿ.
CLL / SLL ರೋಗನಿರ್ಣಯ ಹೇಗೆ
CLL / SLL ಅನ್ನು ಪತ್ತೆಹಚ್ಚಲು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ಕಷ್ಟವಾಗಬಹುದು. ರೋಗಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಅಸ್ಪಷ್ಟವಾಗಿರುತ್ತವೆ ಮತ್ತು ಸೋಂಕುಗಳು ಮತ್ತು ಅಲರ್ಜಿಗಳಂತಹ ಇತರ ಸಾಮಾನ್ಯ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ನೀವು ಹೊಂದಿರುವಂತೆಯೇ ಇರುತ್ತವೆ. ನೀವು ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿಲ್ಲದಿರಬಹುದು, ಆದ್ದರಿಂದ CLL / SLL ಅನ್ನು ಯಾವಾಗ ನೋಡಬೇಕೆಂದು ತಿಳಿಯುವುದು ಕಷ್ಟ. ಆದರೆ ಮೇಲಿನ ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ನೀವು ನಿಮ್ಮ ವೈದ್ಯರ ಬಳಿಗೆ ಹೋದರೆ, ಅವರು ರಕ್ತ ಪರೀಕ್ಷೆ ಮತ್ತು ದೈಹಿಕ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಲು ಬಯಸಬಹುದು.
ನೀವು ಲಿಂಫೋಮಾ ಅಥವಾ ಲ್ಯುಕೇಮಿಯಾದಂತಹ ರಕ್ತದ ಕ್ಯಾನ್ಸರ್ ಹೊಂದಿರಬಹುದು ಎಂದು ಅವರು ಅನುಮಾನಿಸಿದರೆ, ಏನು ನಡೆಯುತ್ತಿದೆ ಎಂಬುದರ ಉತ್ತಮ ಚಿತ್ರವನ್ನು ಪಡೆಯಲು ಅವರು ಹೆಚ್ಚಿನ ಪರೀಕ್ಷೆಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ.
ಬಯಾಪ್ಸಿಗಳು
CLL / SLL ಅನ್ನು ಪತ್ತೆಹಚ್ಚಲು ನಿಮ್ಮ ಊದಿಕೊಂಡ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು ಮತ್ತು ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆಯ ಬಯಾಪ್ಸಿಗಳನ್ನು ನೀವು ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಬಯಾಪ್ಸಿ ಎಂದರೆ ಅಂಗಾಂಶದ ಸಣ್ಣ ತುಂಡನ್ನು ತೆಗೆದು ಸೂಕ್ಷ್ಮದರ್ಶಕದ ಅಡಿಯಲ್ಲಿ ಪ್ರಯೋಗಾಲಯದಲ್ಲಿ ಪರೀಕ್ಷಿಸಲಾಗುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರಜ್ಞರು ನಂತರ ಮಾರ್ಗವನ್ನು ನೋಡುತ್ತಾರೆ ಮತ್ತು ನಿಮ್ಮ ಜೀವಕೋಶಗಳು ಎಷ್ಟು ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತಿವೆ.
ಅತ್ಯುತ್ತಮ ಬಯಾಪ್ಸಿ ಪಡೆಯಲು ವಿವಿಧ ಮಾರ್ಗಗಳಿವೆ. ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಪರಿಸ್ಥಿತಿಗೆ ಉತ್ತಮವಾದ ಪ್ರಕಾರವನ್ನು ಚರ್ಚಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ. ಕೆಲವು ಸಾಮಾನ್ಯ ಬಯಾಪ್ಸಿಗಳು ಸೇರಿವೆ:
ಎಕ್ಸಿಷನಲ್ ನೋಡ್ ಬಯಾಪ್ಸಿ
ಈ ರೀತಿಯ ಬಯಾಪ್ಸಿ ಸಂಪೂರ್ಣ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯನ್ನು ತೆಗೆದುಹಾಕುತ್ತದೆ. ನಿಮ್ಮ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯು ನಿಮ್ಮ ಚರ್ಮಕ್ಕೆ ಹತ್ತಿರವಾಗಿದ್ದರೆ ಮತ್ತು ಸುಲಭವಾಗಿ ಅನುಭವಿಸಿದರೆ, ನೀವು ಪ್ರದೇಶವನ್ನು ನಿಶ್ಚೇಷ್ಟಗೊಳಿಸಲು ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆ ಹೊಂದಿರಬಹುದು. ನಂತರ, ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಚರ್ಮದ ಬಳಿ ಅಥವಾ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯ ಮೇಲೆ ಕಟ್ (ಛೇದನ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ) ಮಾಡುತ್ತಾರೆ. ನಿಮ್ಮ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯನ್ನು ಛೇದನದ ಮೂಲಕ ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ. ಈ ಕಾರ್ಯವಿಧಾನದ ನಂತರ ನೀವು ಹೊಲಿಗೆಗಳನ್ನು ಹೊಂದಿರಬಹುದು ಮತ್ತು ಮೇಲ್ಭಾಗದಲ್ಲಿ ಸ್ವಲ್ಪ ಡ್ರೆಸ್ಸಿಂಗ್ ಮಾಡಬಹುದು.
ದುಗ್ಧರಸ ಗ್ರಂಥಿಯು ವೈದ್ಯರಿಗೆ ಅನುಭವಿಸಲು ತುಂಬಾ ಆಳವಾಗಿದ್ದರೆ, ನೀವು ಆಸ್ಪತ್ರೆಯ ಆಪರೇಟಿಂಗ್ ಥಿಯೇಟರ್ನಲ್ಲಿ ಎಕ್ಸಿಷನಲ್ ಬಯಾಪ್ಸಿ ಮಾಡಬೇಕಾಗಬಹುದು. ನಿಮಗೆ ಸಾಮಾನ್ಯ ಅರಿವಳಿಕೆ ನೀಡಬಹುದು - ಇದು ದುಗ್ಧರಸ ಗ್ರಂಥಿಯನ್ನು ತೆಗೆದುಹಾಕುವಾಗ ನಿಮಗೆ ನಿದ್ರೆ ಮಾಡಲು ಔಷಧವಾಗಿದೆ. ಬಯಾಪ್ಸಿ ನಂತರ, ನೀವು ಸಣ್ಣ ಗಾಯವನ್ನು ಹೊಂದಿರುತ್ತೀರಿ ಮತ್ತು ಮೇಲ್ಭಾಗದಲ್ಲಿ ಸ್ವಲ್ಪ ಡ್ರೆಸ್ಸಿಂಗ್ನೊಂದಿಗೆ ಹೊಲಿಗೆಗಳನ್ನು ಹೊಂದಿರಬಹುದು.
ನಿಮ್ಮ ವೈದ್ಯರು ಅಥವಾ ನರ್ಸ್ ಗಾಯವನ್ನು ಹೇಗೆ ಕಾಳಜಿ ವಹಿಸಬೇಕು ಮತ್ತು ಹೊಲಿಗೆಗಳನ್ನು ತೆಗೆದುಹಾಕಲು ಅವರು ನಿಮ್ಮನ್ನು ಮತ್ತೆ ನೋಡಲು ಬಯಸಿದಾಗ ನಿಮಗೆ ತಿಳಿಸುತ್ತಾರೆ.
ಕೋರ್ ಅಥವಾ ಫೈನ್ ಸೂಜಿ ಬಯಾಪ್ಸಿ
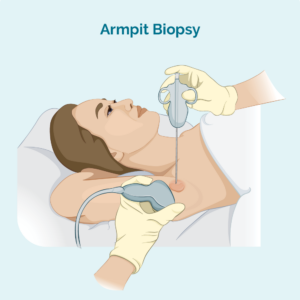
ಈ ರೀತಿಯ ಬಯಾಪ್ಸಿ ಪೀಡಿತ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯಿಂದ ಮಾತ್ರ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ - ಇದು ಸಂಪೂರ್ಣ ದುಗ್ಧರಸ ಗ್ರಂಥಿಯನ್ನು ತೆಗೆದುಹಾಕುವುದಿಲ್ಲ. ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ನಿಮ್ಮ ವೈದ್ಯರು ಸೂಜಿ ಅಥವಾ ಇತರ ವಿಶೇಷ ಸಾಧನವನ್ನು ಬಳಸುತ್ತಾರೆ. ನೀವು ಸಾಮಾನ್ಯವಾಗಿ ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆಯನ್ನು ಹೊಂದಿರುತ್ತೀರಿ. ದುಗ್ಧರಸ ಗ್ರಂಥಿಯು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ನೋಡಲು ಮತ್ತು ಅನುಭವಿಸಲು ತುಂಬಾ ಆಳವಾಗಿದ್ದರೆ, ನೀವು ವಿಕಿರಣಶಾಸ್ತ್ರ ವಿಭಾಗದಲ್ಲಿ ಬಯಾಪ್ಸಿ ಮಾಡಬಹುದು. ಇದು ಆಳವಾದ ಬಯಾಪ್ಸಿಗಳಿಗೆ ಉಪಯುಕ್ತವಾಗಿದೆ ಏಕೆಂದರೆ ವಿಕಿರಣಶಾಸ್ತ್ರಜ್ಞರು ದುಗ್ಧರಸ ಗ್ರಂಥಿಯನ್ನು ನೋಡಲು ಅಲ್ಟ್ರಾಸೌಂಡ್ ಅಥವಾ ಎಕ್ಸ್-ರೇ ಅನ್ನು ಬಳಸಬಹುದು ಮತ್ತು ಅವರು ಸರಿಯಾದ ಸ್ಥಳದಲ್ಲಿ ಸೂಜಿಯನ್ನು ಪಡೆಯುತ್ತಾರೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ.
ಒಂದು ಕೋರ್ ಸೂಜಿ ಬಯಾಪ್ಸಿ ಉತ್ತಮ ಸೂಜಿ ಬಯಾಪ್ಸಿಗಿಂತ ದೊಡ್ಡ ಬಯಾಪ್ಸಿ ಮಾದರಿಯನ್ನು ಒದಗಿಸುತ್ತದೆ.
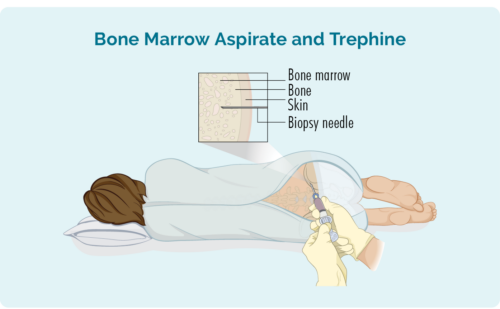
ಬೋನ್ ಮ್ಯಾರೋ ಬಯಾಪ್ಸಿ
ಈ ಬಯಾಪ್ಸಿ ನಿಮ್ಮ ಮೂಳೆಯ ಮಧ್ಯದಲ್ಲಿರುವ ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆಯಿಂದ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸೊಂಟದಿಂದ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಆದರೆ ನಿಮ್ಮ ವೈಯಕ್ತಿಕ ಸಂದರ್ಭಗಳನ್ನು ಅವಲಂಬಿಸಿ, ನಿಮ್ಮ ಸ್ತನ ಮೂಳೆ (ಸ್ಟರ್ನಮ್) ನಂತಹ ಇತರ ಮೂಳೆಗಳಿಂದಲೂ ತೆಗೆದುಕೊಳ್ಳಬಹುದು.
ನಿಮಗೆ ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆ ನೀಡಲಾಗುವುದು ಮತ್ತು ಕೆಲವು ನಿದ್ರಾಜನಕವನ್ನು ಹೊಂದಿರಬಹುದು, ಆದರೆ ಕಾರ್ಯವಿಧಾನಕ್ಕಾಗಿ ನೀವು ಎಚ್ಚರವಾಗಿರುತ್ತೀರಿ. ನಿಮಗೆ ಕೆಲವು ನೋವು ನಿವಾರಕ ಔಷಧಿಗಳನ್ನು ಸಹ ನೀಡಬಹುದು. ಸಣ್ಣ ಮೂಳೆ ಮಜ್ಜೆಯ ಮಾದರಿಯನ್ನು ತೆಗೆದುಹಾಕಲು ವೈದ್ಯರು ನಿಮ್ಮ ಚರ್ಮದ ಮೂಲಕ ಮತ್ತು ನಿಮ್ಮ ಮೂಳೆಯೊಳಗೆ ಸೂಜಿಯನ್ನು ಇರಿಸುತ್ತಾರೆ.
ನಿಮ್ಮ ಸ್ವಂತ ಬಟ್ಟೆಗಳನ್ನು ಬದಲಾಯಿಸಲು ಅಥವಾ ಧರಿಸಲು ನಿಮಗೆ ಗೌನ್ ನೀಡಬಹುದು. ನಿಮ್ಮ ಸ್ವಂತ ಬಟ್ಟೆಗಳನ್ನು ನೀವು ಧರಿಸಿದರೆ, ಅವು ಸಡಿಲವಾಗಿರುತ್ತವೆ ಮತ್ತು ನಿಮ್ಮ ಸೊಂಟಕ್ಕೆ ಸುಲಭವಾಗಿ ಪ್ರವೇಶವನ್ನು ಒದಗಿಸುತ್ತವೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ.
ನಿಮ್ಮ ಬಯಾಪ್ಸಿಗಳನ್ನು ಪರೀಕ್ಷಿಸಲಾಗುತ್ತಿದೆ
ನಿಮ್ಮ ಬಯಾಪ್ಸಿ ಮತ್ತು ರಕ್ತ ಪರೀಕ್ಷೆಗಳನ್ನು ರೋಗಶಾಸ್ತ್ರಕ್ಕೆ ಕಳುಹಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಸೂಕ್ಷ್ಮದರ್ಶಕದ ಅಡಿಯಲ್ಲಿ ನೋಡಲಾಗುತ್ತದೆ. ಈ ರೀತಿಯಲ್ಲಿ ವೈದ್ಯರು CLL / SLL ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆ, ರಕ್ತ ಮತ್ತು ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳಲ್ಲಿದೆಯೇ ಅಥವಾ ಈ ಪ್ರದೇಶಗಳಲ್ಲಿ ಒಂದು ಅಥವಾ ಎರಡು ಮಾತ್ರ ಸೀಮಿತವಾಗಿದೆಯೇ ಎಂದು ಕಂಡುಹಿಡಿಯಬಹುದು.
ರೋಗಶಾಸ್ತ್ರಜ್ಞರು ನಿಮ್ಮ ಲಿಂಫೋಸೈಟ್ಸ್ನಲ್ಲಿ "ಫ್ಲೋ ಸೈಟೋಮೆಟ್ರಿ" ಎಂಬ ಮತ್ತೊಂದು ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡುತ್ತಾರೆ. CLL / SLL ಅಥವಾ ಇತರ ಲಿಂಫೋಮಾಗಳನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಸಹಾಯ ಮಾಡುವ ನಿಮ್ಮ ಲಿಂಫೋಸೈಟ್ಗಳ ಮೇಲೆ ಯಾವುದೇ ಪ್ರೋಟೀನ್ಗಳು ಅಥವಾ "ಸೆಲ್ ಮೇಲ್ಮೈ ಗುರುತುಗಳು" ನೋಡಲು ಇದು ವಿಶೇಷ ಪರೀಕ್ಷೆಯಾಗಿದೆ. ಈ ಪ್ರೋಟೀನ್ಗಳು ಮತ್ತು ಮಾರ್ಕರ್ಗಳು ನಿಮಗೆ ಯಾವ ರೀತಿಯ ಚಿಕಿತ್ಸೆಯು ಉತ್ತಮವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಬಹುದು ಎಂಬುದರ ಕುರಿತು ವೈದ್ಯರಿಗೆ ಮಾಹಿತಿಯನ್ನು ನೀಡಬಹುದು.
ಫಲಿತಾಂಶಗಳಿಗಾಗಿ ಕಾಯಲಾಗುತ್ತಿದೆ
ನಿಮ್ಮ ಎಲ್ಲಾ ಪರೀಕ್ಷಾ ಫಲಿತಾಂಶಗಳನ್ನು ಮರಳಿ ಪಡೆಯಲು ಹಲವಾರು ವಾರಗಳವರೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬಹುದು. ಈ ಫಲಿತಾಂಶಗಳಿಗಾಗಿ ಕಾಯುವುದು ತುಂಬಾ ಕಷ್ಟಕರ ಸಮಯ. ಕುಟುಂಬ ಅಥವಾ ಸ್ನೇಹಿತರು, ಕೌನ್ಸಿಲರ್ ಅಥವಾ ಲಿಂಫೋಮಾ ಆಸ್ಟ್ರೇಲಿಯಾದಲ್ಲಿ ನಮ್ಮನ್ನು ಸಂಪರ್ಕಿಸಲು ಇದು ಸಹಾಯ ಮಾಡಬಹುದು. ನೀವು ಇಮೇಲ್ ಮೂಲಕ ನಮ್ಮ ಲಿಂಫೋಮಾ ಕೇರ್ ನರ್ಸ್ಗಳನ್ನು ಸಂಪರ್ಕಿಸಬಹುದು nurse@lymphoma.org.au ಅಥವಾ 1800 953 081 ಗೆ ಕರೆ ಮಾಡಿ.
ಇದೇ ರೀತಿಯ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿರುವ ಇತರರೊಂದಿಗೆ ಚಾಟ್ ಮಾಡಲು ನಮ್ಮ ಸಾಮಾಜಿಕ ಮಾಧ್ಯಮ ಗುಂಪುಗಳಲ್ಲಿ ಒಂದನ್ನು ಸೇರಲು ನೀವು ಬಯಸಬಹುದು. ನೀವು ನಮ್ಮನ್ನು ಇಲ್ಲಿ ಕಾಣಬಹುದು:
CLL / SLL ನ ಹಂತ
ಲಿಂಫೋಮಾದಿಂದ ನಿಮ್ಮ ದೇಹವು ಎಷ್ಟು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಮತ್ತು ಲಿಂಫೋಮಾ ಜೀವಕೋಶಗಳು ಹೇಗೆ ಬೆಳೆಯುತ್ತಿವೆ ಎಂಬುದನ್ನು ನಿಮ್ಮ ವೈದ್ಯರು ವಿವರಿಸುವ ಮಾರ್ಗವಾಗಿದೆ.
ನಿಮ್ಮ ಹಂತವನ್ನು ಕಂಡುಹಿಡಿಯಲು ನೀವು ಕೆಲವು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳನ್ನು ಮಾಡಬೇಕಾಗಬಹುದು.
ವೇದಿಕೆಯ ಕುರಿತು ಇನ್ನಷ್ಟು ತಿಳಿದುಕೊಳ್ಳಲು, ದಯವಿಟ್ಟು ಕೆಳಗಿನ ಟಾಗಲ್ಗಳ ಮೇಲೆ ಕ್ಲಿಕ್ ಮಾಡಿ.
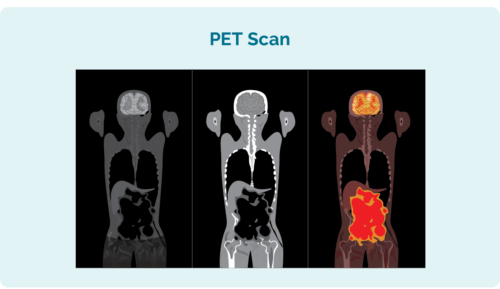
ನಿಮ್ಮ CLL / SLL ಎಷ್ಟು ಹರಡಿದೆ ಎಂಬುದನ್ನು ನೀವು ನೋಡಬೇಕಾದ ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳು ಸೇರಿವೆ:
- ಪಾಸಿಟ್ರಾನ್ ಎಮಿಷನ್ ಟೊಮೊಗ್ರಫಿ (ಪಿಇಟಿ) ಸ್ಕ್ಯಾನ್. ಇದು ನಿಮ್ಮ ಸ್ಕ್ಯಾನ್ ಆಗಿದೆ ಇಡೀ ದೇಹದ ಇದು CLL / SLL ನಿಂದ ಪ್ರಭಾವಿತವಾಗಿರುವ ಪ್ರದೇಶಗಳನ್ನು ಬೆಳಗಿಸುತ್ತದೆ. ಫಲಿತಾಂಶಗಳು ಎಡಭಾಗದಲ್ಲಿರುವ ಚಿತ್ರದಂತೆಯೇ ಕಾಣಿಸಬಹುದು.
- ಕಂಪ್ಯೂಟೆಡ್ ಟೊಮೊಗ್ರಫಿ (CT) ಸ್ಕ್ಯಾನ್. ಇದು ಎಕ್ಸ್-ರೇಗಿಂತ ಹೆಚ್ಚು ವಿವರವಾದ ಸ್ಕ್ಯಾನ್ ಅನ್ನು ಒದಗಿಸುತ್ತದೆ, ಆದರೆ ನಿಮ್ಮ ಎದೆ ಅಥವಾ ಹೊಟ್ಟೆಯಂತಹ ನಿರ್ದಿಷ್ಟ ಪ್ರದೇಶದ.
- ಸೊಂಟದ ಪಂಕ್ಚರ್ - ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಬೆನ್ನುಮೂಳೆಯ ಬಳಿ ದ್ರವದ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಸೂಜಿಯನ್ನು ಬಳಸುತ್ತಾರೆ. ನಿಮ್ಮ ಲಿಂಫೋಮಾ ನಿಮ್ಮ ಮೆದುಳು ಅಥವಾ ಬೆನ್ನುಹುರಿಯಲ್ಲಿದೆಯೇ ಎಂದು ಪರೀಕ್ಷಿಸಲು ಇದನ್ನು ಮಾಡಲಾಗುತ್ತದೆ. ನಿಮಗೆ ಈ ಪರೀಕ್ಷೆಯ ಅಗತ್ಯವಿಲ್ಲದಿರಬಹುದು, ಆದರೆ ನೀವು ಮಾಡಿದರೆ ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮಗೆ ತಿಳಿಸುತ್ತಾರೆ.
CLL / SLL ನಲ್ಲಿನ ಪ್ರಮುಖ ವ್ಯತ್ಯಾಸವೆಂದರೆ (ಅವುಗಳ ಸ್ಥಳವನ್ನು ಹೊರತುಪಡಿಸಿ) ಅವುಗಳನ್ನು ಪ್ರದರ್ಶಿಸುವ ರೀತಿಯಲ್ಲಿ.
ವೇದಿಕೆಯ ಅರ್ಥವೇನು?
ನೀವು ರೋಗನಿರ್ಣಯ ಮಾಡಿದ ನಂತರ, ನಿಮ್ಮ CLL / SLL ಯಾವ ಹಂತದಲ್ಲಿದೆ ಎಂಬುದನ್ನು ಕಂಡುಹಿಡಿಯಲು ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಎಲ್ಲಾ ಪರೀಕ್ಷಾ ಫಲಿತಾಂಶಗಳನ್ನು ನೋಡುತ್ತಾರೆ. ವೇದಿಕೆಯು ವೈದ್ಯರಿಗೆ ಹೇಳುತ್ತದೆ:
- ನಿಮ್ಮ ದೇಹದಲ್ಲಿ ಎಷ್ಟು CLL / SLL ಇದೆ
- ನಿಮ್ಮ ದೇಹದ ಎಷ್ಟು ಭಾಗಗಳಲ್ಲಿ ಕ್ಯಾನ್ಸರ್ B-ಕೋಶಗಳಿವೆ ಮತ್ತು
- ನಿಮ್ಮ ದೇಹವು ರೋಗವನ್ನು ಹೇಗೆ ಎದುರಿಸುತ್ತಿದೆ.
ಈ ಸ್ಟೇಜಿಂಗ್ ಸಿಸ್ಟಮ್ ನಿಮ್ಮ CLL ಅನ್ನು ನೋಡುತ್ತದೆ, ನೀವು ಈ ಕೆಳಗಿನವುಗಳಲ್ಲಿ ಯಾವುದನ್ನೂ ಹೊಂದಿಲ್ಲವೇ ಅಥವಾ ಇಲ್ಲವೇ ಎಂಬುದನ್ನು ನೋಡಲು:
- ನಿಮ್ಮ ರಕ್ತ ಅಥವಾ ಮೂಳೆ ಮಜ್ಜೆಯಲ್ಲಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಲಿಂಫೋಸೈಟ್ಸ್ - ಇದನ್ನು ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ (ಲಿಂ-ಫೋ-ಸೈ-ಟೋ-ಸಿಸ್)
- ಊದಿಕೊಂಡ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು - ಲಿಂಫಾಡೆನೋಪತಿ (ಲಿಂಫ್-ಎ-ಡೆನ್-ಒಪ್-ಆಹ್-ತೀ)
- ವಿಸ್ತರಿಸಿದ ಗುಲ್ಮ - ಸ್ಪ್ಲೇನೋಮೆಗಾಲಿ (ಸ್ಪ್ಲೆನ್-ಓಹ್-ಮೆಗ್-ಆಹ್-ಲೀ)
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿ ಕಡಿಮೆ ಮಟ್ಟದ ಕೆಂಪು ರಕ್ತ ಕಣಗಳು - ರಕ್ತಹೀನತೆ (a-nee-mee-yah)
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಪ್ಲೇಟ್ಲೆಟ್ಗಳ ಕಡಿಮೆ ಮಟ್ಟಗಳು - ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ (ಥ್ರೋಮ್-ಬೋ-ಸೈ-ಟೋ-ಪೀ-ನೀ-ಯಾಹ್)
- ವಿಸ್ತರಿಸಿದ ಯಕೃತ್ತು - ಹೆಪಟೊಮೆಗಾಲಿ (ಹೆಪ್-ಅಟ್-ಒ-ಮೆಗ್-ಎ-ಲೀ)
ಪ್ರತಿ ಹಂತದ ಅರ್ಥವೇನು
| RAI ಹಂತ 0 | ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಮತ್ತು ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು, ಗುಲ್ಮ, ಅಥವಾ ಯಕೃತ್ತಿನ ಯಾವುದೇ ಹಿಗ್ಗುವಿಕೆ ಮತ್ತು ಸಾಮಾನ್ಯ ಕೆಂಪು ರಕ್ತ ಕಣ ಮತ್ತು ಪ್ಲೇಟ್ಲೆಟ್ ಎಣಿಕೆಗಳೊಂದಿಗೆ. |
| RAI ಹಂತ 1 | ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಜೊತೆಗೆ ವಿಸ್ತರಿಸಿದ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು. ಗುಲ್ಮ ಮತ್ತು ಯಕೃತ್ತು ಹಿಗ್ಗುವುದಿಲ್ಲ ಮತ್ತು ಕೆಂಪು ರಕ್ತ ಕಣ ಮತ್ತು ಪ್ಲೇಟ್ಲೆಟ್ ಎಣಿಕೆಗಳು ಸಾಮಾನ್ಯ ಅಥವಾ ಸ್ವಲ್ಪ ಕಡಿಮೆ. |
| RAI ಹಂತ 2 | ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಜೊತೆಗೆ ವಿಸ್ತರಿಸಿದ ಗುಲ್ಮ (ಮತ್ತು ಬಹುಶಃ ವಿಸ್ತರಿಸಿದ ಯಕೃತ್ತು), ವಿಸ್ತರಿಸಿದ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆ. ಕೆಂಪು ರಕ್ತ ಕಣ ಮತ್ತು ಪ್ಲೇಟ್ಲೆಟ್ ಎಣಿಕೆಗಳು ಸಾಮಾನ್ಯ ಅಥವಾ ಸ್ವಲ್ಪ ಕಡಿಮೆ |
| RAI ಹಂತ 3 | ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಜೊತೆಗೆ ರಕ್ತಹೀನತೆ (ತುಂಬಾ ಕಡಿಮೆ ಕೆಂಪು ರಕ್ತ ಕಣಗಳು), ವಿಸ್ತರಿಸಿದ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು, ಗುಲ್ಮ, ಅಥವಾ ಯಕೃತ್ತು ಅಥವಾ ಇಲ್ಲದೆ. ಪ್ಲೇಟ್ಲೆಟ್ ಎಣಿಕೆಗಳು ಸಾಮಾನ್ಯ ಸಮೀಪದಲ್ಲಿವೆ. |
| RAI ಹಂತ 4 | ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಜೊತೆಗೆ ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ (ತುಂಬಾ ಕಡಿಮೆ ಪ್ಲೇಟ್ಲೆಟ್ಗಳು), ರಕ್ತಹೀನತೆಯೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆ, ವಿಸ್ತರಿಸಿದ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು, ಗುಲ್ಮ ಅಥವಾ ಯಕೃತ್ತು. |
*ಲಿಂಫೋಸೈಟೋಸಿಸ್ ಎಂದರೆ ನಿಮ್ಮ ರಕ್ತ ಅಥವಾ ಮೂಳೆ ಮಜ್ಜೆಯಲ್ಲಿ ಹಲವಾರು ಲಿಂಫೋಸೈಟ್ಸ್
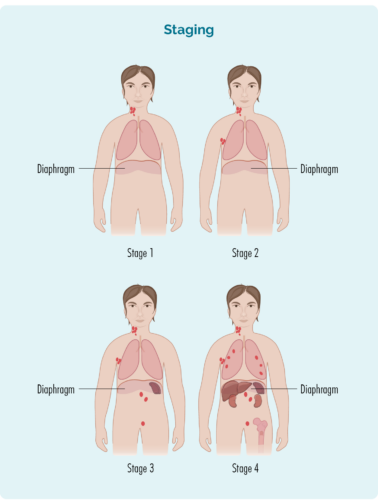
ನಿಮ್ಮ ಹಂತವನ್ನು ಆಧರಿಸಿ ಕೆಲಸ ಮಾಡಲಾಗಿದೆ:
- ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳ ಸಂಖ್ಯೆ ಮತ್ತು ಸ್ಥಳವು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ
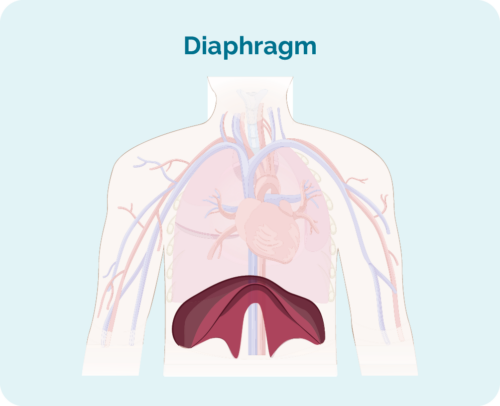
- ಪೀಡಿತ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು ಡಯಾಫ್ರಾಮ್ನ ಮೇಲೆ, ಕೆಳಗೆ ಅಥವಾ ಎರಡೂ ಬದಿಗಳಲ್ಲಿದ್ದರೆ (ನಿಮ್ಮ ಡಯಾಫ್ರಾಮ್ ನಿಮ್ಮ ಪಕ್ಕೆಲುಬಿನ ಅಡಿಯಲ್ಲಿ ನಿಮ್ಮ ಎದೆಯನ್ನು ನಿಮ್ಮ ಹೊಟ್ಟೆಯಿಂದ ಬೇರ್ಪಡಿಸುವ ದೊಡ್ಡ, ಗುಮ್ಮಟ-ಆಕಾರದ ಸ್ನಾಯು)
- ರೋಗವು ಮೂಳೆ ಮಜ್ಜೆಗೆ ಅಥವಾ ಯಕೃತ್ತು, ಶ್ವಾಸಕೋಶಗಳು, ಮೂಳೆ ಅಥವಾ ಚರ್ಮದಂತಹ ಇತರ ಅಂಗಗಳಿಗೆ ಹರಡಿದರೆ
| ಹಂತ 1 | ಒಂದು ದುಗ್ಧರಸ ಗ್ರಂಥಿಯ ಪ್ರದೇಶವು ಡಯಾಫ್ರಾಮ್ನ ಮೇಲೆ ಅಥವಾ ಕೆಳಗೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ* |
| ಹಂತ 2 | ಡಯಾಫ್ರಾಮ್ನ ಒಂದೇ ಭಾಗದಲ್ಲಿ ಎರಡು ಅಥವಾ ಹೆಚ್ಚಿನ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳ ಪ್ರದೇಶಗಳು ಪರಿಣಾಮ ಬೀರುತ್ತವೆ* |
| ಹಂತ 3 | ಕನಿಷ್ಠ ಒಂದು ದುಗ್ಧರಸ ಗ್ರಂಥಿಯ ಮೇಲಿನ ಪ್ರದೇಶ ಮತ್ತು ಡಯಾಫ್ರಾಮ್ನ ಕೆಳಗೆ ಕನಿಷ್ಠ ಒಂದು ದುಗ್ಧರಸ ಗ್ರಂಥಿಯ ಪ್ರದೇಶವು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ |
| ಹಂತ 4 | ಲಿಂಫೋಮಾವು ಅನೇಕ ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳಲ್ಲಿದೆ ಮತ್ತು ದೇಹದ ಇತರ ಭಾಗಗಳಿಗೆ ಹರಡುತ್ತದೆ (ಉದಾ, ಮೂಳೆಗಳು, ಶ್ವಾಸಕೋಶಗಳು, ಯಕೃತ್ತು) |
ಹೆಚ್ಚುವರಿಯಾಗಿ, ನೀವು ಹಂತದ ನಂತರ "E" ಅಕ್ಷರ ಇರಬಹುದು. ಇ ಎಂದರೆ ನಿಮ್ಮ ದುಗ್ಧರಸ ವ್ಯವಸ್ಥೆಯ ಹೊರಗಿನ ಅಂಗದಲ್ಲಿ ನಿಮ್ಮ ಯಕೃತ್ತು, ಶ್ವಾಸಕೋಶ, ಮೂಳೆಗಳು ಅಥವಾ ಚರ್ಮದಂತಹ ಕೆಲವು SLL ಅನ್ನು ನೀವು ಹೊಂದಿದ್ದೀರಿ. | |
ನೀವು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ಪ್ರಶ್ನೆಗಳು
ವೈದ್ಯರ ನೇಮಕಾತಿಗಳು ಒತ್ತಡವನ್ನು ಉಂಟುಮಾಡಬಹುದು ಮತ್ತು ನಿಮ್ಮ ಕಾಯಿಲೆ ಮತ್ತು ಸಂಭಾವ್ಯ ಚಿಕಿತ್ಸೆಗಳ ಬಗ್ಗೆ ಕಲಿಯುವುದು ಹೊಸ ಭಾಷೆಯನ್ನು ಕಲಿಯುವಂತಿರಬಹುದು. ಕಲಿಯುವಾಗ
ನೀವು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿದಾಗ ಯಾವ ಪ್ರಶ್ನೆಗಳನ್ನು ಕೇಳಬೇಕೆಂದು ತಿಳಿಯುವುದು ಕಷ್ಟಕರವಾಗಿರುತ್ತದೆ. ನಿಮಗೆ ತಿಳಿದಿಲ್ಲದಿದ್ದರೆ, ನಿಮಗೆ ತಿಳಿದಿಲ್ಲದಿದ್ದರೆ, ಏನು ಕೇಳಬೇಕೆಂದು ನಿಮಗೆ ಹೇಗೆ ತಿಳಿಯುತ್ತದೆ?
ಸರಿಯಾದ ಮಾಹಿತಿಯನ್ನು ಹೊಂದಿರುವ ನೀವು ಹೆಚ್ಚು ಆತ್ಮವಿಶ್ವಾಸವನ್ನು ಅನುಭವಿಸಲು ಮತ್ತು ಏನನ್ನು ನಿರೀಕ್ಷಿಸಬಹುದು ಎಂಬುದನ್ನು ತಿಳಿದುಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ನಿಮಗೆ ಬೇಕಾದುದನ್ನು ಮುಂಚಿತವಾಗಿ ಯೋಜಿಸಲು ಸಹ ಇದು ನಿಮಗೆ ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ನಿಮಗೆ ಸಹಾಯಕವಾಗಬಹುದಾದ ಪ್ರಶ್ನೆಗಳ ಪಟ್ಟಿಯನ್ನು ನಾವು ಒಟ್ಟಿಗೆ ಸೇರಿಸಿದ್ದೇವೆ. ಸಹಜವಾಗಿ, ಪ್ರತಿಯೊಬ್ಬರ ಪರಿಸ್ಥಿತಿಯು ವಿಶಿಷ್ಟವಾಗಿದೆ, ಆದ್ದರಿಂದ ಈ ಪ್ರಶ್ನೆಗಳು ಎಲ್ಲವನ್ನೂ ಒಳಗೊಳ್ಳುವುದಿಲ್ಲ, ಆದರೆ ಅವರು ಉತ್ತಮ ಆರಂಭವನ್ನು ನೀಡುತ್ತಾರೆ.
ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ಪ್ರಶ್ನೆಗಳ ಮುದ್ರಿಸಬಹುದಾದ PDF ಅನ್ನು ಡೌನ್ಲೋಡ್ ಮಾಡಲು ಕೆಳಗಿನ ಲಿಂಕ್ ಅನ್ನು ಕ್ಲಿಕ್ ಮಾಡಿ.
ನಿಮ್ಮ CLL / SLL ತಳಿಶಾಸ್ತ್ರವನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು
ನಿಮ್ಮ CLL / SLL ನಲ್ಲಿ ಒಳಗೊಂಡಿರುವ ಅನೇಕ ಆನುವಂಶಿಕ ಅಂಶಗಳಿವೆ. ಕೆಲವರು ನಿಮ್ಮ ಕಾಯಿಲೆಯ ಬೆಳವಣಿಗೆಗೆ ಕೊಡುಗೆ ನೀಡಿರಬಹುದು, ಮತ್ತು ಇತರರು ನಿಮಗಾಗಿ ಉತ್ತಮ ರೀತಿಯ ಚಿಕಿತ್ಸೆ ಏನು ಎಂಬುದರ ಕುರಿತು ಉಪಯುಕ್ತ ಮಾಹಿತಿಯನ್ನು ಒದಗಿಸುತ್ತಾರೆ. ಯಾವ ಆನುವಂಶಿಕ ಅಂಶಗಳು ಒಳಗೊಂಡಿವೆ ಎಂಬುದನ್ನು ಕಂಡುಹಿಡಿಯಲು ನೀವು ಸೈಟೊಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆಗಳನ್ನು ಮಾಡಬೇಕಾಗಿದೆ.
ಸೈಟೊಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆಗಳು
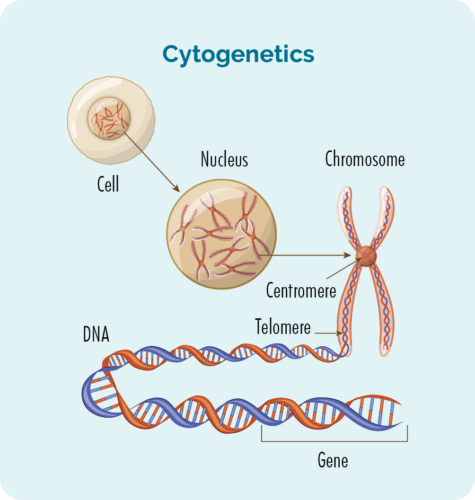
ನಿಮ್ಮ ಕ್ರೋಮೋಸೋಮ್ಗಳು ಅಥವಾ ಜೀನ್ಗಳಲ್ಲಿನ ಬದಲಾವಣೆಗಳನ್ನು ನೋಡಲು ನಿಮ್ಮ ರಕ್ತ ಮತ್ತು ಬಯಾಪ್ಸಿಗಳ ಮೇಲೆ ಸೈಟೊಜೆನೆಟಿಕ್ಸ್ ಪರೀಕ್ಷೆಗಳನ್ನು ಮಾಡಲಾಗುತ್ತದೆ. ನಾವು ಸಾಮಾನ್ಯವಾಗಿ 23 ಜೋಡಿ ಕ್ರೋಮೋಸೋಮ್ಗಳನ್ನು ಹೊಂದಿದ್ದೇವೆ, ಆದರೆ ನೀವು CLL / SLL ಹೊಂದಿದ್ದರೆ ನಿಮ್ಮ ಕ್ರೋಮೋಸೋಮ್ಗಳು ಸ್ವಲ್ಪ ವಿಭಿನ್ನವಾಗಿ ಕಾಣಿಸಬಹುದು.
ವರ್ಣತಂತುಗಳು
ನಮ್ಮ ದೇಹದ ಎಲ್ಲಾ ಜೀವಕೋಶಗಳು (ಕೆಂಪು ರಕ್ತ ಕಣಗಳನ್ನು ಹೊರತುಪಡಿಸಿ) ನಮ್ಮ ಕ್ರೋಮೋಸೋಮ್ಗಳು ಕಂಡುಬರುವ ನ್ಯೂಕ್ಲಿಯಸ್ ಅನ್ನು ಹೊಂದಿರುತ್ತವೆ. ಜೀವಕೋಶಗಳ ಒಳಗಿನ ವರ್ಣತಂತುಗಳು ಡಿಎನ್ಎ (ಡಿಯೋಕ್ಸಿರೈಬೋನ್ಯೂಕ್ಲಿಕ್ ಆಮ್ಲ) ದ ಉದ್ದನೆಯ ಎಳೆಗಳಾಗಿವೆ. ಜೀವಕೋಶದ ಸೂಚನೆಗಳನ್ನು ಹೊಂದಿರುವ ಕ್ರೋಮೋಸೋಮ್ನ ಮುಖ್ಯ ಭಾಗ DNA ಮತ್ತು ಈ ಭಾಗವನ್ನು ಜೀನ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ಜೀನ್ಸ್
ಜೀನ್ಗಳು ನಿಮ್ಮ ದೇಹದಲ್ಲಿನ ಪ್ರೋಟೀನ್ಗಳು ಮತ್ತು ಕೋಶಗಳಿಗೆ ಹೇಗೆ ಕಾಣಬೇಕು ಅಥವಾ ವರ್ತಿಸಬೇಕು ಎಂದು ಹೇಳುತ್ತವೆ. ಈ ವರ್ಣತಂತುಗಳು ಅಥವಾ ವಂಶವಾಹಿಗಳಲ್ಲಿ ಬದಲಾವಣೆ (ವ್ಯತ್ಯಯ ಅಥವಾ ರೂಪಾಂತರ) ಇದ್ದರೆ, ನಿಮ್ಮ ಪ್ರೋಟೀನ್ಗಳು ಮತ್ತು ಜೀವಕೋಶಗಳು ಸರಿಯಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವುದಿಲ್ಲ ಮತ್ತು ನೀವು ವಿವಿಧ ರೋಗಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು. CLL / SLL ನೊಂದಿಗೆ ಈ ಬದಲಾವಣೆಗಳು ನಿಮ್ಮ ಬಿ-ಸೆಲ್ ಲಿಂಫೋಸೈಟ್ಸ್ ಬೆಳವಣಿಗೆ ಮತ್ತು ಬೆಳವಣಿಗೆಯ ವಿಧಾನವನ್ನು ಬದಲಾಯಿಸಬಹುದು, ಇದರಿಂದಾಗಿ ಅವು ಕ್ಯಾನ್ಸರ್ ಆಗುತ್ತವೆ.
CLL / SLL ನೊಂದಿಗೆ ಸಂಭವಿಸಬಹುದಾದ ಮೂರು ಪ್ರಮುಖ ಬದಲಾವಣೆಗಳನ್ನು ಅಳಿಸುವಿಕೆ, ಸ್ಥಳಾಂತರ ಮತ್ತು ರೂಪಾಂತರ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
CLL / SLL ನಲ್ಲಿ ಸಾಮಾನ್ಯ ರೂಪಾಂತರಗಳು
ನಿಮ್ಮ ಕ್ರೋಮೋಸೋಮ್ನ ಭಾಗವು ಕಾಣೆಯಾದಾಗ ಅಳಿಸುವಿಕೆಯಾಗಿದೆ. ನಿಮ್ಮ ಅಳಿಸುವಿಕೆಯು 13ನೇ ಅಥವಾ 17ನೇ ಕ್ರೋಮೋಸೋಮ್ನ ಭಾಗವಾಗಿದ್ದರೆ ಅದನ್ನು "del(13q)" ಅಥವಾ "del(17p)" ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. "q" ಮತ್ತು "p" ಕ್ರೋಮೋಸೋಮ್ನ ಯಾವ ಭಾಗವು ಕಾಣೆಯಾಗಿದೆ ಎಂದು ವೈದ್ಯರಿಗೆ ತಿಳಿಸುತ್ತದೆ. ಇತರ ಅಳಿಸುವಿಕೆಗಳಿಗೆ ಇದು ಒಂದೇ ಆಗಿರುತ್ತದೆ.
ನೀವು ಸ್ಥಳಾಂತರವನ್ನು ಹೊಂದಿದ್ದರೆ, ಇದರರ್ಥ ಎರಡು ವರ್ಣತಂತುಗಳ ಒಂದು ಸಣ್ಣ ಭಾಗ - ಕ್ರೋಮೋಸೋಮ್ 11 ಮತ್ತು ಕ್ರೋಮೋಸೋಮ್ 14 ಉದಾಹರಣೆಗೆ, ಪರಸ್ಪರ ಸ್ಥಳಗಳನ್ನು ವಿನಿಮಯ ಮಾಡಿಕೊಳ್ಳಿ. ಇದು ಸಂಭವಿಸಿದಾಗ, ಅದನ್ನು "t(11:14)" ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ನೀವು ರೂಪಾಂತರವನ್ನು ಹೊಂದಿದ್ದರೆ, ನೀವು ಹೆಚ್ಚುವರಿ ಕ್ರೋಮೋಸೋಮ್ ಅನ್ನು ಹೊಂದಿದ್ದೀರಿ ಎಂದರ್ಥ. ಇದನ್ನು ಟ್ರೈಸೋಮಿ 12 (ಹೆಚ್ಚುವರಿ 12 ನೇ ಕ್ರೋಮೋಸೋಮ್) ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಅಥವಾ ನೀವು IgHV ರೂಪಾಂತರ ಅಥವಾ Tp53 ರೂಪಾಂತರ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಇತರ ರೂಪಾಂತರಗಳನ್ನು ಹೊಂದಿರಬಹುದು. ಈ ಎಲ್ಲಾ ಬದಲಾವಣೆಗಳು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ನಿಮಗೆ ಉತ್ತಮ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಆದ್ದರಿಂದ ದಯವಿಟ್ಟು ನಿಮ್ಮ ವೈಯಕ್ತಿಕ ಬದಲಾವಣೆಗಳನ್ನು ವಿವರಿಸಲು ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ.
ನೀವು CLL / SLL ರೋಗನಿರ್ಣಯ ಮಾಡಿದಾಗ ಮತ್ತು ಚಿಕಿತ್ಸೆಗಳ ಮೊದಲು ನೀವು ಸೈಟೊಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆಗಳನ್ನು ಹೊಂದಿರಬೇಕು. ಸೈಟೋಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆಗಳು ವಿಜ್ಞಾನಿಗಳು ನಿಮ್ಮ ರಕ್ತ ಮತ್ತು ಗೆಡ್ಡೆಯ ಮಾದರಿಯನ್ನು ನೋಡಿದಾಗ, ನಿಮ್ಮ ಕಾಯಿಲೆಯಲ್ಲಿ ಒಳಗೊಂಡಿರುವ ಆನುವಂಶಿಕ ವ್ಯತ್ಯಾಸಗಳನ್ನು (ಮ್ಯುಟೇಶನ್) ಪರಿಶೀಲಿಸುತ್ತಾರೆ.
ನೀವು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು CLL / SLL ಹೊಂದಿರುವ ಪ್ರತಿಯೊಬ್ಬರೂ ಆನುವಂಶಿಕ ಪರೀಕ್ಷೆಯನ್ನು ಹೊಂದಿರಬೇಕು.
ಈ ಕೆಲವು ಪರೀಕ್ಷೆಗಳನ್ನು ನೀವು ಒಮ್ಮೆ ಮಾತ್ರ ಮಾಡಬೇಕಾಗಿದೆ ಏಕೆಂದರೆ ಫಲಿತಾಂಶಗಳು ನಿಮ್ಮ ಜೀವಿತಾವಧಿಯಲ್ಲಿ ಒಂದೇ ಆಗಿರುತ್ತವೆ. ಇತರ ಪರೀಕ್ಷೆಗಳು, ನೀವು ಪ್ರತಿ ಚಿಕಿತ್ಸೆಯ ಮೊದಲು ಅಥವಾ CLL / SLL ನೊಂದಿಗೆ ನಿಮ್ಮ ಪ್ರಯಾಣದ ಉದ್ದಕ್ಕೂ ವಿವಿಧ ಸಮಯಗಳಲ್ಲಿ ಮಾಡಬೇಕಾಗಬಹುದು. ಏಕೆಂದರೆ ಕಾಲಾನಂತರದಲ್ಲಿ, ಚಿಕಿತ್ಸೆ, ನಿಮ್ಮ ರೋಗ ಅಥವಾ ಇತರ ಅಂಶಗಳ ಪರಿಣಾಮವಾಗಿ ಹೊಸ ಆನುವಂಶಿಕ ರೂಪಾಂತರಗಳು ಸಂಭವಿಸಬಹುದು.
ನೀವು ಹೊಂದಿರುವ ಹೆಚ್ಚು ಸಾಮಾನ್ಯ ಸೈಟೋಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆಗಳು ಸೇರಿವೆ:
IgHV ರೂಪಾಂತರ ಸ್ಥಿತಿ
ಮೊದಲ ಚಿಕಿತ್ಸೆಯ ಮೊದಲು ನೀವು ಇದನ್ನು ಮಾಡಬೇಕು ಮಾತ್ರ. IgHV ಕಾಲಾನಂತರದಲ್ಲಿ ಬದಲಾಗುವುದಿಲ್ಲ, ಆದ್ದರಿಂದ ಇದನ್ನು ಒಮ್ಮೆ ಮಾತ್ರ ಪರೀಕ್ಷಿಸಬೇಕಾಗಿದೆ. ಇದನ್ನು ರೂಪಾಂತರಿತ IgHV ಅಥವಾ ಅನ್ಮ್ಯೂಟೇಟೆಡ್ IgHV ಎಂದು ವರದಿ ಮಾಡಲಾಗುತ್ತದೆ.
ಮೀನು ಪರೀಕ್ಷೆ
ಮೊದಲ ಮತ್ತು ಪ್ರತಿ ಚಿಕಿತ್ಸೆಯ ಮೊದಲು ನೀವು ಇದನ್ನು ಹೊಂದಿರಬೇಕು. ನಿಮ್ಮ ಫಿಶ್ ಪರೀಕ್ಷೆಯಲ್ಲಿನ ಆನುವಂಶಿಕ ಬದಲಾವಣೆಗಳು ಕಾಲಾನಂತರದಲ್ಲಿ ಬದಲಾಗಬಹುದು, ಆದ್ದರಿಂದ ಮೊದಲ ಬಾರಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು ಮತ್ತು ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯ ಉದ್ದಕ್ಕೂ ನಿಯಮಿತವಾಗಿ ಪರೀಕ್ಷಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ನೀವು ಅಳಿಸುವಿಕೆ, ಸ್ಥಳಾಂತರ ಅಥವಾ ಹೆಚ್ಚುವರಿ ಕ್ರೋಮೋಸೋಮ್ ಹೊಂದಿದ್ದರೆ ಅದು ತೋರಿಸಬಹುದು. ಇದನ್ನು del(13q), del(17p), t(11:14) ಅಥವಾ Trisomy 12 ಎಂದು ವರದಿ ಮಾಡಲಾಗುವುದು. CLL/SLL ಹೊಂದಿರುವ ಜನರಿಗೆ ಇವು ಅತ್ಯಂತ ಸಾಮಾನ್ಯವಾದ ಬದಲಾವಣೆಗಳಾಗಿದ್ದರೂ ನೀವು ಬೇರೆ ಬೇರೆ ಬದಲಾವಣೆಗಳನ್ನು ಹೊಂದಿರಬಹುದು, ಆದರೆ ವರದಿ ಮಾಡುವುದು ಇವುಗಳಿಗೆ ಹೋಲುತ್ತದೆ.
(FISH ಎಂದರೆ Fಪ್ರತಿದೀಪಕ In Sಇದು Hಯಬ್ರಿಡೈಸೇಶನ್ ಮತ್ತು ಇದು ರೋಗಶಾಸ್ತ್ರದಲ್ಲಿ ಮಾಡಿದ ಪರೀಕ್ಷಾ ತಂತ್ರ)
TP53 ರೂಪಾಂತರ ಸ್ಥಿತಿ
ಮೊದಲ ಮತ್ತು ಪ್ರತಿ ಚಿಕಿತ್ಸೆಯ ಮೊದಲು ನೀವು ಇದನ್ನು ಹೊಂದಿರಬೇಕು. TP53 ಕಾಲಾನಂತರದಲ್ಲಿ ಬದಲಾಗಬಹುದು, ಆದ್ದರಿಂದ ಮೊದಲ ಬಾರಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು ಮತ್ತು ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯ ಉದ್ದಕ್ಕೂ ನಿಯಮಿತವಾಗಿ ಪರೀಕ್ಷಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. TP53 ಒಂದು ಜೀನ್ ಆಗಿದ್ದು ಅದು p53 ಎಂದು ಕರೆಯಲ್ಪಡುವ ಪ್ರೋಟೀನ್ಗೆ ಕೋಡ್ ಅನ್ನು ಒದಗಿಸುತ್ತದೆ. p53 ಒಂದು ಗೆಡ್ಡೆಯನ್ನು ನಿಗ್ರಹಿಸುವ ಪ್ರೊಟೀನ್ ಆಗಿದ್ದು, ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳು ಬೆಳೆಯದಂತೆ ತಡೆಯುತ್ತದೆ. ನೀವು TP53 ರೂಪಾಂತರವನ್ನು ಹೊಂದಿದ್ದರೆ, ನೀವು p53 ಪ್ರೋಟೀನ್ ಅನ್ನು ತಯಾರಿಸಲು ಸಾಧ್ಯವಾಗದಿರಬಹುದು, ಅಂದರೆ ನಿಮ್ಮ ದೇಹವು ಕ್ಯಾನ್ಸರ್ ಕೋಶಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವುದನ್ನು ತಡೆಯಲು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ.
ಅದು ಏಕೆ ಮುಖ್ಯ?
CLL / SLL ಹೊಂದಿರುವ ಎಲ್ಲಾ ಜನರು ಒಂದೇ ರೀತಿಯ ಆನುವಂಶಿಕ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಹೊಂದಿರುವುದಿಲ್ಲ ಎಂದು ನಮಗೆ ತಿಳಿದಿರುವುದರಿಂದ ಇವುಗಳನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ಬದಲಾವಣೆಗಳು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ಯಾವ ರೀತಿಯ ಚಿಕಿತ್ಸೆಯು ಕಾರ್ಯನಿರ್ವಹಿಸಬಹುದು ಅಥವಾ ನಿಮ್ಮ ನಿರ್ದಿಷ್ಟ CLL / SLL ಗಾಗಿ ಕೆಲಸ ಮಾಡದಿರುವ ಬಗ್ಗೆ ಮಾಹಿತಿಯನ್ನು ಒದಗಿಸುತ್ತದೆ.
ದಯವಿಟ್ಟು ಈ ಪರೀಕ್ಷೆಗಳ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರೊಂದಿಗೆ ಮಾತನಾಡಿ ಮತ್ತು ನಿಮ್ಮ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಗಳಿಗೆ ನಿಮ್ಮ ಫಲಿತಾಂಶಗಳ ಅರ್ಥವೇನು.
ಉದಾಹರಣೆಗೆ, ನಮಗೆ ತಿಳಿದಿದೆ ನೀವು TP53 ರೂಪಾಂತರವನ್ನು ಹೊಂದಿದ್ದರೆ, ಬದಲಾಗದ IgHV ಅಥವಾ ಡೆಲ್ (17p) ನೀವು ಕೀಮೋಥೆರಪಿಯನ್ನು ಸ್ವೀಕರಿಸಬಾರದು ಇದು ನಿಮಗೆ ಕೆಲಸ ಮಾಡುವುದಿಲ್ಲ ಎಂದು. ಆದರೆ ಯಾವುದೇ ಚಿಕಿತ್ಸೆ ಇಲ್ಲ ಎಂದು ಇದರ ಅರ್ಥವಲ್ಲ. ಈ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಹೊಂದಿರುವ ಜನರಿಗೆ ಉತ್ತಮವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಬಹುದಾದ ಕೆಲವು ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳು ಲಭ್ಯವಿವೆ. ಇವುಗಳನ್ನು ನಾವು ಮುಂದಿನ ವಿಭಾಗದಲ್ಲಿ ಚರ್ಚಿಸುತ್ತೇವೆ.
CLL / SLL ಗಾಗಿ ಚಿಕಿತ್ಸೆ
ಬಯಾಪ್ಸಿ, ಸೈಟೊಜೆನೆಟಿಕ್ ಪರೀಕ್ಷೆ ಮತ್ತು ಸ್ಟೇಜಿಂಗ್ ಸ್ಕ್ಯಾನ್ಗಳಿಂದ ನಿಮ್ಮ ಎಲ್ಲಾ ಫಲಿತಾಂಶಗಳು ಪೂರ್ಣಗೊಂಡ ನಂತರ, ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮಗೆ ಉತ್ತಮವಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಇದನ್ನು ಪರಿಶೀಲಿಸುತ್ತಾರೆ. ಕೆಲವು ಕ್ಯಾನ್ಸರ್ ಕೇಂದ್ರಗಳಲ್ಲಿ, ನಿಮ್ಮ ವೈದ್ಯರು ಉತ್ತಮ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಯನ್ನು ಚರ್ಚಿಸಲು ತಜ್ಞರ ತಂಡವನ್ನು ಭೇಟಿ ಮಾಡಬಹುದು. ಇದನ್ನು ಎ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ ಬಹುಶಿಸ್ತೀಯ ತಂಡ (MDT) ಸಭೆಯಲ್ಲಿ.
ನನ್ನ ಚಿಕಿತ್ಸಾ ಯೋಜನೆಯನ್ನು ಹೇಗೆ ಆಯ್ಕೆ ಮಾಡಲಾಗಿದೆ?
ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ CLL / SLL ಬಗ್ಗೆ ಅನೇಕ ಅಂಶಗಳನ್ನು ಪರಿಗಣಿಸುತ್ತಾರೆ. ನೀವು ಯಾವಾಗ ಅಥವಾ ಯಾವಾಗ ಪ್ರಾರಂಭಿಸಬೇಕು ಮತ್ತು ಯಾವ ಚಿಕಿತ್ಸೆಯು ಉತ್ತಮವಾಗಿದೆ ಎಂಬುದರ ಕುರಿತು ನಿರ್ಧಾರಗಳು ಆಧರಿಸಿವೆ:
- ಲಿಂಫೋಮಾದ ನಿಮ್ಮ ವೈಯಕ್ತಿಕ ಹಂತ, ಆನುವಂಶಿಕ ಬದಲಾವಣೆಗಳು ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳು
- ನಿಮ್ಮ ವಯಸ್ಸು, ಹಿಂದಿನ ವೈದ್ಯಕೀಯ ಇತಿಹಾಸ ಮತ್ತು ಸಾಮಾನ್ಯ ಆರೋಗ್ಯ
- ನಿಮ್ಮ ಪ್ರಸ್ತುತ ದೈಹಿಕ ಮತ್ತು ಮಾನಸಿಕ ಯೋಗಕ್ಷೇಮ ಮತ್ತು ರೋಗಿಯ ಆದ್ಯತೆಗಳು.
ಇತರ ಪರೀಕ್ಷೆಗಳು
ನಿಮ್ಮ ಹೃದಯ, ಶ್ವಾಸಕೋಶಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳು ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಭಾಯಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು ನಿಮ್ಮ ವೈದ್ಯರು ಹೆಚ್ಚಿನ ಪರೀಕ್ಷೆಗಳನ್ನು ಆದೇಶಿಸುತ್ತಾರೆ. ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳು ECG (ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್), ಶ್ವಾಸಕೋಶದ ಕಾರ್ಯ ಪರೀಕ್ಷೆ ಅಥವಾ 24-ಗಂಟೆಗಳ ಮೂತ್ರ ಸಂಗ್ರಹವನ್ನು ಒಳಗೊಂಡಿರಬಹುದು.
ನಿಮ್ಮ ವೈದ್ಯರು ಅಥವಾ ಕ್ಯಾನ್ಸರ್ ನರ್ಸ್ ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆ ಮತ್ತು ಸಂಭವನೀಯ ಅಡ್ಡ ಪರಿಣಾಮಗಳನ್ನು ನಿಮಗೆ ವಿವರಿಸಬಹುದು. ನೀವು ಹೊಂದಿರುವ ಯಾವುದೇ ಪ್ರಶ್ನೆಗೆ ಅವರು ಉತ್ತರಿಸಬಹುದು. ನಿಮಗೆ ಅರ್ಥವಾಗದ ಯಾವುದರ ಬಗ್ಗೆಯೂ ನಿಮ್ಮ ವೈದ್ಯರು ಮತ್ತು/ಅಥವಾ ಕ್ಯಾನ್ಸರ್ ನರ್ಸ್ ಪ್ರಶ್ನೆಗಳನ್ನು ಕೇಳುವುದು ಮುಖ್ಯ.
ನಮ್ಮನ್ನು ಸಂಪರ್ಕಿಸಿ
ನಿಮ್ಮ ಫಲಿತಾಂಶಗಳಿಗಾಗಿ ಕಾಯುವುದು ನಿಮಗೆ ಮತ್ತು ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರಿಗೆ ಹೆಚ್ಚುವರಿ ಒತ್ತಡ ಮತ್ತು ಆತಂಕದ ಸಮಯವಾಗಿರುತ್ತದೆ. ಈ ಸಮಯದಲ್ಲಿ ಬೆಂಬಲದ ಬಲವಾದ ನೆಟ್ವರ್ಕ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವುದು ಮುಖ್ಯವಾಗಿದೆ. ನೀವು ಸಹ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೊಂದಿದ್ದರೆ ನಿಮಗೆ ಅವರ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಲಿಂಫೋಮಾ ಆಸ್ಟ್ರೇಲಿಯಾ ನಿಮ್ಮ ಬೆಂಬಲ ನೆಟ್ವರ್ಕ್ನ ಭಾಗವಾಗಿರಲು ಬಯಸುತ್ತದೆ. ನಿಮ್ಮ ಪ್ರಶ್ನೆಗಳೊಂದಿಗೆ ಲಿಂಫೋಮಾ ಆಸ್ಟ್ರೇಲಿಯಾ ನರ್ಸ್ ಸಹಾಯವಾಣಿಗೆ ನೀವು ಫೋನ್ ಮಾಡಬಹುದು ಅಥವಾ ಇಮೇಲ್ ಮಾಡಬಹುದು ಮತ್ತು ಸರಿಯಾದ ಮಾಹಿತಿಯನ್ನು ಪಡೆಯಲು ನಾವು ನಿಮಗೆ ಸಹಾಯ ಮಾಡಬಹುದು. ಹೆಚ್ಚುವರಿ ಬೆಂಬಲಕ್ಕಾಗಿ ನೀವು ನಮ್ಮ ಸಾಮಾಜಿಕ ಮಾಧ್ಯಮ ಪುಟಗಳನ್ನು ಸಹ ಸೇರಬಹುದು. ಫೇಸ್ಬುಕ್ನಲ್ಲಿ ನಮ್ಮ ಲಿಂಫೋಮಾ ಡೌನ್ ಅಂಡರ್ ಪುಟವು ಲಿಂಫೋಮಾದೊಂದಿಗೆ ವಾಸಿಸುತ್ತಿರುವ ಆಸ್ಟ್ರೇಲಿಯಾ ಮತ್ತು ನ್ಯೂಜಿಲೆಂಡ್ನ ಇತರರೊಂದಿಗೆ ಸಂಪರ್ಕ ಸಾಧಿಸಲು ಉತ್ತಮ ಸ್ಥಳವಾಗಿದೆ.
ಲಿಂಫೋಮಾ ಕೇರ್ ನರ್ಸ್ ಹಾಟ್ಲೈನ್:
ಫೋನ್: 1800 953 081
ಇಮೇಲ್: nurse@lymphoma.org.au
ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಗಳು ಈ ಕೆಳಗಿನವುಗಳಲ್ಲಿ ಯಾವುದನ್ನಾದರೂ ಒಳಗೊಂಡಿರಬಹುದು:
ವೀಕ್ಷಿಸಿ ಮತ್ತು ನಿರೀಕ್ಷಿಸಿ (ಸಕ್ರಿಯ ಮೇಲ್ವಿಚಾರಣೆ)
CLL / SLL ಹೊಂದಿರುವ 1 ಜನರಲ್ಲಿ 10 ಜನರಿಗೆ ಎಂದಿಗೂ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುವುದಿಲ್ಲ. ಇದು ಹಲವು ತಿಂಗಳುಗಳು ಅಥವಾ ವರ್ಷಗಳವರೆಗೆ ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳಿಲ್ಲದೆ ಸ್ಥಿರವಾಗಿರಬಹುದು. ಆದರೆ ನಿಮ್ಮಲ್ಲಿ ಕೆಲವರು ಉಪಶಮನದ ನಂತರ ಹಲವಾರು ಸುತ್ತಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೊಂದಿರಬಹುದು. ನಿಮಗೆ ತಕ್ಷಣವೇ ಚಿಕಿತ್ಸೆ ಅಗತ್ಯವಿಲ್ಲದಿದ್ದರೆ ಅಥವಾ ಉಪಶಮನಗಳ ನಡುವೆ ಸಮಯವಿಲ್ಲದಿದ್ದರೆ, ನೀವು ಗಡಿಯಾರ ಮತ್ತು ಕಾಯುವಿಕೆಯೊಂದಿಗೆ ನಿರ್ವಹಿಸಲ್ಪಡುತ್ತೀರಿ (ಸಕ್ರಿಯ ಮೇಲ್ವಿಚಾರಣೆ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ). CLL ಗಾಗಿ ಅನೇಕ ಉತ್ತಮ ಚಿಕಿತ್ಸೆಗಳು ಲಭ್ಯವಿವೆ ಮತ್ತು ಆದ್ದರಿಂದ ಇದನ್ನು ಹಲವು ವರ್ಷಗಳವರೆಗೆ ನಿಯಂತ್ರಿಸಬಹುದು.
ಸಹಾಯಕ ಆರೈಕೆ
ನೀವು ಗಂಭೀರ ಅನಾರೋಗ್ಯವನ್ನು ಎದುರಿಸುತ್ತಿದ್ದರೆ ಬೆಂಬಲ ಆರೈಕೆ ಲಭ್ಯವಿದೆ. ಇದು ನಿಮಗೆ ಕಡಿಮೆ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ವೇಗವಾಗಿ ಸುಧಾರಿಸುತ್ತದೆ.
ಲ್ಯುಕೆಮಿಕ್ ಕೋಶಗಳು (ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಕ್ಯಾನ್ಸರ್ B-ಕೋಶಗಳು ಮತ್ತು ಮೂಳೆ ಮಜ್ಜೆ) ಅನಿಯಂತ್ರಿತವಾಗಿ ಬೆಳೆಯಬಹುದು ಮತ್ತು ನಿಮ್ಮ ಮೂಳೆ ಮಜ್ಜೆ, ರಕ್ತಪ್ರವಾಹ, ದುಗ್ಧರಸ ಗ್ರಂಥಿಗಳು, ಯಕೃತ್ತು ಅಥವಾ ಗುಲ್ಮವನ್ನು ಸಂಗ್ರಹಿಸಬಹುದು. ಮೂಳೆ ಮಜ್ಜೆಯು CLL / SLL ಜೀವಕೋಶಗಳಿಂದ ತುಂಬಿರುವುದರಿಂದ ಸರಿಯಾಗಿ ಕೆಲಸ ಮಾಡಲು ತುಂಬಾ ಚಿಕ್ಕದಾಗಿದೆ, ನಿಮ್ಮ ಸಾಮಾನ್ಯ ರಕ್ತ ಕಣಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಬೆಂಬಲ ಚಿಕಿತ್ಸೆಯು ನೀವು ರಕ್ತ ಅಥವಾ ಪ್ಲೇಟ್ಲೆಟ್ ವರ್ಗಾವಣೆಯನ್ನು ಹೊಂದಿರುವಂತಹ ವಿಷಯಗಳನ್ನು ಒಳಗೊಂಡಿರಬಹುದು ಅಥವಾ ಸೋಂಕುಗಳನ್ನು ತಡೆಗಟ್ಟಲು ಅಥವಾ ಚಿಕಿತ್ಸೆ ನೀಡಲು ನೀವು ಪ್ರತಿಜೀವಕಗಳನ್ನು ಹೊಂದಿರಬಹುದು.
ಪೋಷಕ ಆರೈಕೆಯು ವಿಶೇಷ ಆರೈಕೆ ತಂಡದೊಂದಿಗೆ ಸಮಾಲೋಚನೆಯನ್ನು ಒಳಗೊಂಡಿರಬಹುದು (ಉದಾಹರಣೆಗೆ ನಿಮ್ಮ ಹೃದಯದಲ್ಲಿ ಸಮಸ್ಯೆಗಳಿದ್ದರೆ ಕಾರ್ಡಿಯಾಲಜಿ) ಅಥವಾ ನಿಮ್ಮ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನಿರ್ವಹಿಸಲು ಉಪಶಾಮಕ ಆರೈಕೆ. ಇದು ಭವಿಷ್ಯದಲ್ಲಿ ನಿಮ್ಮ ಆರೋಗ್ಯ ರಕ್ಷಣೆಯ ಅಗತ್ಯಗಳಿಗಾಗಿ ನಿಮ್ಮ ಆದ್ಯತೆಗಳ ಕುರಿತು ಸಂಭಾಷಣೆಗಳನ್ನು ನಡೆಸಬಹುದು. ಇದನ್ನು ಸುಧಾರಿತ ಆರೈಕೆ ಯೋಜನೆ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ಉಪಶಾಮಕ ಆರೈಕೆ
ಉಪಶಾಮಕ ಆರೈಕೆ ತಂಡವನ್ನು ಜೀವನದ ಅಂತ್ಯದಲ್ಲಿ ಮಾತ್ರವಲ್ಲದೆ ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯ ಹಾದಿಯಲ್ಲಿ ಯಾವುದೇ ಸಮಯದಲ್ಲಿ ಕರೆಯಬಹುದು ಎಂದು ತಿಳಿಯುವುದು ಮುಖ್ಯ. ಉಪಶಾಮಕ ಆರೈಕೆ ತಂಡಗಳು ತಮ್ಮ ಜೀವನದ ಅಂತ್ಯದ ವೇಳೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾದ ನಿರ್ಧಾರಗಳೊಂದಿಗೆ ಜನರನ್ನು ಬೆಂಬಲಿಸುವಲ್ಲಿ ಉತ್ತಮವಾಗಿವೆ. ಆದರೆ, ಅವರು ಸಾಯುತ್ತಿರುವ ಜನರನ್ನು ಮಾತ್ರ ನೋಡಿಕೊಳ್ಳುವುದಿಲ್ಲ. CLL / SLL ನೊಂದಿಗೆ ನಿಮ್ಮ ಪ್ರಯಾಣದ ಉದ್ದಕ್ಕೂ ಯಾವುದೇ ಸಮಯದಲ್ಲಿ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನಿಯಂತ್ರಿಸಲು ಕಷ್ಟಪಟ್ಟು ನಿರ್ವಹಿಸುವಲ್ಲಿ ಅವರು ಪರಿಣತರಾಗಿದ್ದಾರೆ. ಆದ್ದರಿಂದ ಅವರ ಇನ್ಪುಟ್ ಕೇಳಲು ಹಿಂಜರಿಯದಿರಿ.
ನೀವು ಮತ್ತು ನಿಮ್ಮ ವೈದ್ಯರು ಪೋಷಕ ಆರೈಕೆಯನ್ನು ಬಳಸಲು ನಿರ್ಧರಿಸಿದರೆ ಅಥವಾ ನಿಮ್ಮ ಲಿಂಫೋಮಾಕ್ಕೆ ಗುಣಪಡಿಸುವ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಲ್ಲಿಸಿದರೆ, ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ಸಾಧ್ಯವಾದಷ್ಟು ಆರೋಗ್ಯಕರ ಮತ್ತು ಆರಾಮದಾಯಕವಾಗಿರಲು ನಿಮಗೆ ಸಹಾಯ ಮಾಡಲು ಅನೇಕ ವಿಷಯಗಳನ್ನು ಮಾಡಬಹುದು.
ಕೀಮೋಥೆರಪಿ (ಕೀಮೋಥೆರಪಿ)
ನೀವು ಈ ಔಷಧಿಗಳನ್ನು ಟ್ಯಾಬ್ಲೆಟ್ನಂತೆ ಹೊಂದಿರಬಹುದು ಮತ್ತು/ ಅಥವಾ ಕ್ಯಾನ್ಸರ್ ಕ್ಲಿನಿಕ್ ಅಥವಾ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ನಿಮ್ಮ ರಕ್ತನಾಳಕ್ಕೆ (ನಿಮ್ಮ ರಕ್ತಪ್ರವಾಹಕ್ಕೆ) ಡ್ರಿಪ್ (ಇನ್ಫ್ಯೂಷನ್) ಆಗಿ ನೀಡಬಹುದು. ಹಲವಾರು ವಿಭಿನ್ನ ಕೀಮೋ ಔಷಧಿಗಳನ್ನು ಇಮ್ಯುನೊಥೆರಪಿ ಔಷಧಿಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಬಹುದು. ಕೀಮೋ ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ ಕೋಶಗಳನ್ನು ಕೊಲ್ಲುತ್ತದೆ ಆದ್ದರಿಂದ ನಿಮ್ಮ ಕೆಲವು ಉತ್ತಮ ಕೋಶಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬಹುದು, ಅದು ವೇಗವಾಗಿ ಬೆಳೆಯುವ ಅಡ್ಡ ಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ.
ಮೊನೊಕ್ಲೋನಲ್ ಆಂಟಿಬಾಡಿ (MAB)
ನೀವು ಕ್ಯಾನ್ಸರ್ ಕ್ಲಿನಿಕ್ ಅಥವಾ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ MAB ದ್ರಾವಣವನ್ನು ಹೊಂದಿರಬಹುದು. MAB ಗಳು ಲಿಂಫೋಮಾ ಕೋಶಕ್ಕೆ ಲಗತ್ತಿಸುತ್ತವೆ ಮತ್ತು ಬಿಳಿ ರಕ್ತ ಕಣಗಳು ಮತ್ತು ಪ್ರೋಟೀನ್ಗಳ ವಿರುದ್ಧ ಹೋರಾಡುವ ಇತರ ಕಾಯಿಲೆಗಳನ್ನು ಕ್ಯಾನ್ಸರ್ಗೆ ಆಕರ್ಷಿಸುತ್ತವೆ. ಇದು CLL / SLL ವಿರುದ್ಧ ಹೋರಾಡಲು ನಿಮ್ಮ ಸ್ವಂತ ಪ್ರತಿರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಗೆ ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಕೀಮೋ-ಇಮ್ಯುನೊಥೆರಪಿ
ಕೀಮೋಥೆರಪಿ (ಉದಾಹರಣೆಗೆ, ಎಫ್ಸಿ) ಇಮ್ಯುನೊಥೆರಪಿಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟಿದೆ (ಉದಾಹರಣೆಗೆ, ರಿಟುಕ್ಸಿಮಾಬ್). ಇಮ್ಯುನೊಥೆರಪಿ ಔಷಧದ ಆರಂಭಿಕವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಎಫ್ಸಿಆರ್ನಂತಹ ಕೀಮೋಥೆರಪಿ ಕಟ್ಟುಪಾಡುಗಳ ಸಂಕ್ಷೇಪಣಕ್ಕೆ ಸೇರಿಸಲಾಗುತ್ತದೆ.
ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ
ನೀವು ಅವುಗಳನ್ನು ಮನೆಯಲ್ಲಿ ಅಥವಾ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಮಾತ್ರೆಗಳಾಗಿ ತೆಗೆದುಕೊಳ್ಳಬಹುದು. ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳು ಲಿಂಫೋಮಾ ಕೋಶಕ್ಕೆ ಲಗತ್ತಿಸುತ್ತವೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಕೋಶಗಳನ್ನು ಬೆಳೆಯಲು ಮತ್ತು ಉತ್ಪಾದಿಸಲು ಅಗತ್ಯವಿರುವ ಸಂಕೇತಗಳನ್ನು ನಿರ್ಬಂಧಿಸುತ್ತವೆ. ಇದು ಕ್ಯಾನ್ಸರ್ ಬೆಳವಣಿಗೆಯನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ ಮತ್ತು ಲಿಂಫೋಮಾ ಜೀವಕೋಶಗಳು ಸಾಯುವಂತೆ ಮಾಡುತ್ತದೆ. ಈ ಚಿಕಿತ್ಸೆಗಳ ಕುರಿತು ಹೆಚ್ಚಿನ ಮಾಹಿತಿಗಾಗಿ, ದಯವಿಟ್ಟು ನಮ್ಮ ನೋಡಿ ಮೌಖಿಕ ಚಿಕಿತ್ಸೆಗಳ ಫ್ಯಾಕ್ಶೀಟ್.
ಕಾಂಡಕೋಶ ಕಸಿ (SCT)
ನೀವು ಚಿಕ್ಕವರಾಗಿದ್ದರೆ ಮತ್ತು ಆಕ್ರಮಣಕಾರಿ (ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ) CLL / SLL ಹೊಂದಿದ್ದರೆ, SCT ಅನ್ನು ಬಳಸಬಹುದು, ಆದರೆ ಇದು ಅಪರೂಪ. ಸ್ಟೆಮ್ ಸೆಲ್ ಟ್ರಾನ್ಸ್ಪ್ಲಾಂಟ್ಗಳ ಕುರಿತು ಇನ್ನಷ್ಟು ತಿಳಿದುಕೊಳ್ಳಲು ದಯವಿಟ್ಟು ಫ್ಯಾಕ್ಟ್ಶೀಟ್ಗಳನ್ನು ನೋಡಿ ಲಿಂಫೋಮಾದಲ್ಲಿ ಕಸಿ
ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವುದು
CLL/SLL ಹೊಂದಿರುವ ಅನೇಕ ಜನರು ಮೊದಲ ರೋಗನಿರ್ಣಯ ಮಾಡಿದಾಗ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುವುದಿಲ್ಲ. ಬದಲಾಗಿ, ನೀವು ಕಾವಲು ಕಾಯುವಿರಿ. ಹಂತ 1 ಅಥವಾ 2 ರೋಗ ಹೊಂದಿರುವ ಜನರಿಗೆ ಮತ್ತು ಹಂತ 3 ರೋಗ ಹೊಂದಿರುವ ಕೆಲವು ಜನರಿಗೆ ಇದು ಸಾಮಾನ್ಯವಾಗಿದೆ.
ನೀವು ಹಂತ 3 ಅಥವಾ 4 CLL/SLL ಹೊಂದಿದ್ದರೆ ನೀವು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಬೇಕಾಗಬಹುದು. ನೀವು ಮೊದಲ ಬಾರಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿದಾಗ, ಅದನ್ನು ಮೊದಲ ಸಾಲಿನ ಚಿಕಿತ್ಸೆ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ನೀವು ಒಂದಕ್ಕಿಂತ ಹೆಚ್ಚು ಔಷಧಗಳನ್ನು ಹೊಂದಿರಬಹುದು ಮತ್ತು ಇವುಗಳಲ್ಲಿ ಕೀಮೋಥೆರಪಿ, ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯ ಅಥವಾ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಯನ್ನು ಒಳಗೊಂಡಿರಬಹುದು.
ನೀವು ಈ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೊಂದಿರುವಾಗ, ನೀವು ಅವುಗಳನ್ನು ಚಕ್ರಗಳಲ್ಲಿ ಹೊಂದಿರುತ್ತೀರಿ. ಅಂದರೆ ನಿಮಗೆ ಚಿಕಿತ್ಸೆ, ನಂತರ ವಿರಾಮ, ನಂತರ ಮತ್ತೊಂದು ಸುತ್ತಿನ (ಚಕ್ರ) ಚಿಕಿತ್ಸೆ ಇರುತ್ತದೆ. CLL/SLL ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ಜನರಿಗೆ ಕೀಮೋಇಮ್ಯುನೊಥೆರಪಿಯು ಉಪಶಮನವನ್ನು ಸಾಧಿಸಲು ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ (ಕ್ಯಾನ್ಸರ್ನ ಯಾವುದೇ ಚಿಹ್ನೆಗಳಿಲ್ಲ).
ಜೆನೆಟಿಕ್ ರೂಪಾಂತರಗಳು ಮತ್ತು ಚಿಕಿತ್ಸೆ
ಕೆಲವು ಆನುವಂಶಿಕ ಅಸಹಜತೆಗಳು ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳು ನಿಮಗೆ ಉತ್ತಮವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ ಮತ್ತು ಇತರ ಆನುವಂಶಿಕ ಅಸಹಜತೆಗಳು - ಅಥವಾ ಸಾಮಾನ್ಯ ಜೆನೆಟಿಕ್ಸ್ ಎಂದರೆ ಕೀಮೋಇಮ್ಯುನೊಥೆರಪಿ ಉತ್ತಮವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ ಎಂದು ಅರ್ಥೈಸಬಹುದು.
ಸಾಮಾನ್ಯ IgHV (ಬದಲಾಗದ IgHV) ಅಥವಾ 17p ಅಳಿಸುವಿಕೆ ಅಥವಾ ಎ ನಿಮ್ಮ TP53 ಜೀನ್ನಲ್ಲಿ ರೂಪಾಂತರ
ನಿಮ್ಮ CLL/SLL ಬಹುಶಃ ಕೀಮೋಥೆರಪಿಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುವುದಿಲ್ಲ, ಆದರೆ ಇದು ಬದಲಾಗಿ ಈ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳಲ್ಲಿ ಒಂದಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯಿಸಬಹುದು:
- ಇಬ್ರುಟಿನಿಬ್ - BTK ಪ್ರತಿಬಂಧಕ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ
- ಅಕಾಲಾಬ್ರುಟಿನಿಬ್ - ಒಬಿನುಟುಜುಮಾಬ್ ಎಂಬ ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯದೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆಯೇ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ (BTK ಪ್ರತಿಬಂಧಕ)
- ವೆನೆಟೊಕ್ಲಾಕ್ಸ್ ಮತ್ತು ಒಬಿನುಟುಜುಮಾಬ್ - ವೆನೆಟೊಕ್ಲಾಕ್ಸ್ ಎನ್ನುವುದು BCL-2 ಪ್ರತಿರೋಧಕ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಒಂದು ರೀತಿಯ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ, ಒಬಿನುಟುಜುಮಾಬ್ ಒಂದು ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ.
- Idelalisib & rituximab - idelalisib PI3K ಪ್ರತಿಬಂಧಕ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ ಒಂದು ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ
- ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗದಲ್ಲಿ ಭಾಗವಹಿಸಲು ನೀವು ಅರ್ಹರಾಗಿರಬಹುದು - ಇದರ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ
ಪ್ರಮುಖ ಮಾಹಿತಿ - Ibrutinib ಮತ್ತು Acalabrutinib ಪ್ರಸ್ತುತ TGA ಅನುಮೋದಿಸಲಾಗಿದೆ, ಅಂದರೆ ಅವರು ಆಸ್ಟ್ರೇಲಿಯಾದಲ್ಲಿ ಲಭ್ಯವಿದೆ. ಆದಾಗ್ಯೂ, ಅವುಗಳು ಪ್ರಸ್ತುತ PBS ಅನ್ನು CLL/SLL ನಲ್ಲಿ ಮೊದಲ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಯಾಗಿ ಪಟ್ಟಿ ಮಾಡಲಾಗಿಲ್ಲ. ಇದರರ್ಥ ಅವರು ಪ್ರವೇಶಿಸಲು ಸಾಕಷ್ಟು ಹಣವನ್ನು ಖರ್ಚು ಮಾಡುತ್ತಾರೆ. "ಸಹಾನುಭೂತಿಯ ಆಧಾರದ ಮೇಲೆ" ಔಷಧಿಗಳಿಗೆ ಪ್ರವೇಶವನ್ನು ಪಡೆಯಲು ಸಾಧ್ಯವಾಗಬಹುದು, ಅಂದರೆ ವೆಚ್ಚವನ್ನು ಭಾಗಶಃ ಅಥವಾ ಸಂಪೂರ್ಣವಾಗಿ ಔಷಧೀಯ ಕಂಪನಿಯು ಒಳಗೊಂಡಿದೆ. ನೀವು ಹೊಂದಿದ್ದರೆ ಸಾಮಾನ್ಯ (ಮ್ಯೂಟೇಟೆಡ್) IgHV, ಅಥವಾ 17p ಅಳಿಸುವಿಕೆ, ಈ ಔಷಧಿಗಳಿಗೆ ಸಹಾನುಭೂತಿಯ ಪ್ರವೇಶದ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
ಲಿಂಫೋಮಾ ಆಸ್ಟ್ರೇಲಿಯಾವು CLL/SLL ಹೊಂದಿರುವ ಜನರಿಗೆ ಮೊದಲ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಗಾಗಿ PBS ಪಟ್ಟಿಯನ್ನು ವಿಸ್ತರಿಸಲು ಫಾರ್ಮಾಸ್ಯುಟಿಕಲ್ ಬೆನಿಫಿಟ್ಸ್ ಅಡ್ವೈಸರಿ ಕಮಿಟಿ (PBAC) ಗೆ ಸಲ್ಲಿಸುವ ಮೂಲಕ ಸಲಹೆ ನೀಡುತ್ತಿದೆ; CLL/SLL ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ಜನರಿಗೆ ಈ ಔಷಧಿಗಳನ್ನು ಹೆಚ್ಚು ಪ್ರವೇಶಿಸುವಂತೆ ಮಾಡುತ್ತದೆ.
ನೀವು ಜಾಗೃತಿ ಮೂಡಿಸಲು ಸಹಾಯ ಮಾಡಬಹುದು ಮತ್ತು PBS ಪಟ್ಟಿಗಾಗಿ PBAC ಗೆ ನಿಮ್ಮ ಸ್ವಂತ ಸಲ್ಲಿಕೆಯನ್ನು ಮೊದಲ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಯಾಗಿ ಇರಿಸಬಹುದು ಇಲ್ಲಿ ಕ್ಲಿಕ್ಕಿಸಿ.
Mutated IgHV, ಅಥವಾ ಮೇಲಿನವುಗಳನ್ನು ಹೊರತುಪಡಿಸಿ ವ್ಯತ್ಯಾಸ
ಕೀಮೋಥೆರಪಿ ಅಥವಾ ಕಿಮೊಇಮ್ಯುನೊಥೆರಪಿ ಸೇರಿದಂತೆ CLL/SLL ಗಾಗಿ ನಿಮಗೆ ಪ್ರಮಾಣಿತ ಚಿಕಿತ್ಸೆಗಳನ್ನು ನೀಡಬಹುದು. ನಿಮ್ಮ CLL/SLL ಜೀವಕೋಶಗಳು ಜೀವಕೋಶದ ಮೇಲ್ಮೈ ಮಾರ್ಕರ್ ಅನ್ನು ಹೊಂದಿದ್ದರೆ ಮಾತ್ರ ಇಮ್ಯುನೊಥೆರಪಿ (rituximab ಅಥವಾ obinutuzumab) ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ CD20 ಅವರ ಮೇಲೆ. ನಿಮ್ಮ ಜೀವಕೋಶಗಳು CD20 ಹೊಂದಿದ್ದರೆ ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮಗೆ ತಿಳಿಸಬಹುದು.
ನೀವು ಹೊಂದಿದ್ದರೆ ನಿಮ್ಮ ವೈದ್ಯರು ಆಯ್ಕೆಮಾಡಬಹುದಾದ ಕೆಲವು ವಿಭಿನ್ನ ಔಷಧಿಗಳು ಮತ್ತು ಸಂಯೋಜನೆಗಳಿವೆ ರೂಪಾಂತರಿತ IgHV . ಇವುಗಳ ಸಹಿತ:
- ಬೆಂಡಾಮುಸ್ಟಿನ್ & rಇಟುಕ್ಸಿಮಾಬ್ (ಬಿಆರ್) - ಬೆಂಡಾಮುಸ್ಟಿನ್ ಒಂದು ಕೀಮೋಥೆರಪಿ ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ ಒಂದು ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ. ಅವೆರಡನ್ನೂ ಕಷಾಯವಾಗಿ ನೀಡಲಾಗುತ್ತದೆ.
- ಫ್ಲುಡರಾಬೈನ್, cವೈಕ್ಲೋಫಾಸ್ಫಮೈಡ್ ಮತ್ತು rಇಟುಕ್ಸಿಮಾಬ್ (ಎಫ್ಸಿ-ಆರ್). ಫ್ಲುಡರಾಬೈನ್ ಮತ್ತು ಸೈಕ್ಲೋಫಾಸ್ಫಮೈಡ್ ಕೀಮೋಥೆರಪಿ ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ.
- ಕ್ಲೋರಾಂಬುಸಿಲ್ ಮತ್ತು ಒಬಿನುಟುಜುಮಾಬ್ - ಕ್ಲೋರಾಂಬುಸಿಲ್ ಒಂದು ಕೀಮೋಥೆರಪಿ ಟ್ಯಾಬ್ಲೆಟ್ ಆಗಿದೆ ಮತ್ತು ಒಬಿನುಟುಜುಮಾಬ್ ಒಂದು ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ. ಇದನ್ನು ಮುಖ್ಯವಾಗಿ ವಯಸ್ಸಾದ, ಹೆಚ್ಚು ದುರ್ಬಲ ಜನರಿಗೆ ನೀಡಲಾಗುತ್ತದೆ.
- ಕ್ಲೋರಾಂಬುಸಿಲ್ - ಕೀಮೋಥೆರಪಿ ಟ್ಯಾಬ್ಲೆಟ್
- ನೀವು ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗದಲ್ಲಿ ಭಾಗವಹಿಸಲು ಅರ್ಹರಾಗಿರಬಹುದು
ನೀವು ಹೊಂದಿರುವ ಚಿಕಿತ್ಸೆಯ ಹೆಸರು ನಿಮಗೆ ತಿಳಿದಿದ್ದರೆ, ನೀವು ಕಂಡುಹಿಡಿಯಬಹುದು ಹೆಚ್ಚಿನ ಮಾಹಿತಿ ಇಲ್ಲಿ.
ಉಪಶಮನ ಮತ್ತು ಮರುಕಳಿಸುವಿಕೆ
ಚಿಕಿತ್ಸೆಯ ನಂತರ ನಿಮ್ಮಲ್ಲಿ ಹೆಚ್ಚಿನವರು ಉಪಶಮನಕ್ಕೆ ಹೋಗುತ್ತಾರೆ. ಉಪಶಮನವು ನಿಮ್ಮ ದೇಹದಲ್ಲಿ CLL/SLL ನ ಯಾವುದೇ ಚಿಹ್ನೆಗಳು ಉಳಿದಿಲ್ಲ ಅಥವಾ CLL/SLL ನಿಯಂತ್ರಣದಲ್ಲಿರುವಾಗ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿಲ್ಲದ ಅವಧಿಯಾಗಿದೆ. ಉಪಶಮನವು ಹಲವು ವರ್ಷಗಳವರೆಗೆ ಇರುತ್ತದೆ, ಆದರೆ ಅಂತಿಮವಾಗಿ CLL ಸಾಮಾನ್ಯವಾಗಿ ಹಿಂತಿರುಗುತ್ತದೆ (ಮರುಕಳಿಸುವಿಕೆ) ಮತ್ತು ವಿಭಿನ್ನ ಚಿಕಿತ್ಸೆಯನ್ನು ನೀಡಲಾಗುತ್ತದೆ.
ವಕ್ರೀಕಾರಕ CLL / SLL
ನಿಮ್ಮ ಮೊದಲ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಯಿಂದ ನಿಮ್ಮಲ್ಲಿ ಕೆಲವರು ಉಪಶಮನವನ್ನು ಸಾಧಿಸದಿರಬಹುದು. ಇದು ಸಂಭವಿಸಿದಲ್ಲಿ, ನಿಮ್ಮ CLL / SLL ಅನ್ನು "ವಕ್ರೀಭವನ" ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ನೀವು ವಕ್ರೀಕಾರಕ CLL / SLL ಹೊಂದಿದ್ದರೆ ನಿಮ್ಮ ವೈದ್ಯರು ಬಹುಶಃ ಬೇರೆ ಔಷಧಿಗಳನ್ನು ಪ್ರಯತ್ನಿಸಲು ಬಯಸುತ್ತಾರೆ.
ನೀವು ರಿಫ್ರ್ಯಾಕ್ಟರಿ CLL / SLL ಹೊಂದಿದ್ದರೆ ಅಥವಾ ಮರುಕಳಿಸುವಿಕೆಯ ನಂತರ ನೀವು ಹೊಂದಿರುವ ಚಿಕಿತ್ಸೆಯನ್ನು ಎರಡನೇ ಸಾಲಿನ ಚಿಕಿತ್ಸೆ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಎರಡನೇ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಯ ಗುರಿಯು ನಿಮ್ಮನ್ನು ಮತ್ತೆ ಉಪಶಮನಕ್ಕೆ ಒಳಪಡಿಸುವುದು.
ನೀವು ಮತ್ತಷ್ಟು ಉಪಶಮನವನ್ನು ಹೊಂದಿದ್ದರೆ, ನಂತರ ಮರುಕಳಿಸುವಿಕೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೊಂದಿದ್ದರೆ, ಈ ಮುಂದಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಮೂರನೇ-ಸಾಲಿನ ಚಿಕಿತ್ಸೆ, ನಾಲ್ಕನೇ-ಸಾಲಿನ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಮುಂತಾದವು ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ನಿಮ್ಮ CLL/SLL ಗಾಗಿ ನಿಮಗೆ ಹಲವಾರು ರೀತಿಯ ಚಿಕಿತ್ಸೆ ಬೇಕಾಗಬಹುದು. ತಜ್ಞರು ಹೊಸ ಮತ್ತು ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಗಳನ್ನು ಕಂಡುಹಿಡಿಯುತ್ತಿದ್ದಾರೆ ಅದು ಉಪಶಮನಗಳ ಉದ್ದವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ನಿಮ್ಮ CLL/SLL ಚಿಕಿತ್ಸೆಗೆ ಉತ್ತಮವಾಗಿ ಪ್ರತಿಕ್ರಿಯಿಸದಿದ್ದರೆ ಅಥವಾ ಚಿಕಿತ್ಸೆಯ ನಂತರ (ಆರು ತಿಂಗಳೊಳಗೆ) ಬಹಳ ಬೇಗನೆ ಮರುಕಳಿಸಿದರೆ ಇದನ್ನು ರಿಫ್ರ್ಯಾಕ್ಟರಿ CLL/SLL ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ ಮತ್ತು ವಿಭಿನ್ನ ರೀತಿಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಎರಡನೇ ಸಾಲಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೇಗೆ ಆಯ್ಕೆ ಮಾಡಲಾಗುತ್ತದೆ
ಮರುಕಳಿಸುವಿಕೆಯ ಸಮಯದಲ್ಲಿ, ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಯು ಸೇರಿದಂತೆ ಹಲವಾರು ಅಂಶಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
- ನೀವು ಎಷ್ಟು ಸಮಯದವರೆಗೆ ಉಪಶಮನದಲ್ಲಿದ್ದಿರಿ
- ನಿಮ್ಮ ಸಾಮಾನ್ಯ ಆರೋಗ್ಯ ಮತ್ತು ವಯಸ್ಸು
- ನೀವು ಹಿಂದೆ ಯಾವ CLL ಚಿಕಿತ್ಸೆ/ಗಳನ್ನು ಸ್ವೀಕರಿಸಿದ್ದೀರಿ
- ನಿಮ್ಮ ಆದ್ಯತೆಗಳು.
ಈ ಮಾದರಿಯು ಹಲವು ವರ್ಷಗಳವರೆಗೆ ಪುನರಾವರ್ತಿಸಬಹುದು. ಮರುಕಳಿಸಿದ ಅಥವಾ ವಕ್ರೀಕಾರಕ ಕಾಯಿಲೆಗೆ ಹೊಸ ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳು ಲಭ್ಯವಿವೆ ಮತ್ತು ಮರುಕಳಿಸುವ CLL/SLL ಗಾಗಿ ಕೆಲವು ಸಾಮಾನ್ಯ ಚಿಕಿತ್ಸೆಗಳು ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಒಳಗೊಂಡಿರಬಹುದು:
- ವೆನೆಟೊಕ್ಲಾಕ್ಸ್ - ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ (BCL2 ಪ್ರತಿರೋಧಕ) - ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್
- ಇಬ್ರುಟಿನಿಬ್ (ಇಬ್ರುವಿಕಾ) - ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ (BTK ಪ್ರತಿರೋಧಕ) - ಟ್ಯಾಬ್ಲೆಟ್
- ಅಕಾಲಬ್ರುಟಿನಿಬ್ - ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆ (BTK ಪ್ರತಿರೋಧಕ) - ಟ್ಯಾಬ್ಲೆಟ್
- ಐಡೆಲಿಸಿಬ್ ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ - ಐಡೆಲಾಲಿಸಿಬ್ ಒಂದು ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ (PI3K ಪ್ರತಿರೋಧಕ) ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ ಒಂದು ಮೊನೊಕ್ಲೋನಲ್ ಪ್ರತಿಕಾಯವಾಗಿದೆ. Idelalisib ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ ಆಗಿದೆ ಮತ್ತು ರಿಟುಕ್ಸಿಮಾಬ್ ಅನ್ನು ನಿಮ್ಮ ರಕ್ತನಾಳಗಳಿಗೆ ಡ್ರಿಪ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ.
ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಗಳ ಕುರಿತು ಹೆಚ್ಚಿನ ಮಾಹಿತಿಯನ್ನು ಕಾಣಬಹುದು ಇಲ್ಲಿ.
ನೀವು ಯುವ ಮತ್ತು ಫಿಟ್ ಆಗಿದ್ದರೆ (CLL/SLL ಹೊರತುಪಡಿಸಿ) ನೀವು ಹೊಂದಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ ಅಲೋಜೆನಿಕ್ ಕಾಂಡಕೋಶ ಕಸಿ.
ಯಾವುದೇ ಸಮಯದಲ್ಲಿ ನೀವು ಹೊಸ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಲು ನೀವು ಅರ್ಹರಾಗಬಹುದಾದ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಭವಿಷ್ಯದಲ್ಲಿ CLL / SLL ಚಿಕಿತ್ಸೆಯನ್ನು ಸುಧಾರಿಸಲು ಹೊಸ ಔಷಧಗಳು ಅಥವಾ ಔಷಧಿಗಳ ಸಂಯೋಜನೆಗಳನ್ನು ಕಂಡುಹಿಡಿಯಲು ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳು ಮುಖ್ಯವಾಗಿವೆ.
ಹೊಸ ಔಷಧ, ಔಷಧಗಳ ಸಂಯೋಜನೆ ಅಥವಾ ಪ್ರಯೋಗದ ಹೊರಗೆ ನೀವು ಪಡೆಯಲು ಸಾಧ್ಯವಾಗದ ಇತರ ಚಿಕಿತ್ಸೆಗಳನ್ನು ಪ್ರಯತ್ನಿಸಲು ಅವರು ನಿಮಗೆ ಅವಕಾಶವನ್ನು ನೀಡಬಹುದು. ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗದಲ್ಲಿ ಭಾಗವಹಿಸಲು ನೀವು ಆಸಕ್ತಿ ಹೊಂದಿದ್ದರೆ, ನೀವು ಯಾವ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಿಗೆ ಅರ್ಹರು ಎಂದು ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
CLL / SLL ಗಾಗಿ ಕೆಲವು ಚಿಕಿತ್ಸೆಗಳನ್ನು ಪರೀಕ್ಷಿಸಲಾಗುತ್ತಿದೆ
ಅನೇಕ ಚಿಕಿತ್ಸೆಗಳು ಮತ್ತು ಹೊಸ ಚಿಕಿತ್ಸಾ ಸಂಯೋಜನೆಗಳನ್ನು ಪ್ರಸ್ತುತ ಪ್ರಪಂಚದಾದ್ಯಂತ ಪ್ರಾಯೋಗಿಕ ಪ್ರಯೋಗಗಳಲ್ಲಿ ಹೊಸದಾಗಿ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಮರುಕಳಿಸಿದ CLL ರೋಗಿಗಳಿಗೆ ಪರೀಕ್ಷಿಸಲಾಗುತ್ತಿದೆ. ತನಿಖೆಯಲ್ಲಿರುವ ಕೆಲವು ಚಿಕಿತ್ಸೆಗಳು;
- ವೆನೆಟೊಕ್ಲಾಕ್ಸ್ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆ - ಇತರ ರೀತಿಯ ಚಿಕಿತ್ಸೆಗಳೊಂದಿಗೆ ವೆನೆಟೊಕ್ಲಾಕ್ಸ್ ಅನ್ನು ಬಳಸುವುದು
- ಝಾನುಬ್ರುಟಿನಿಬ್ - ಒಂದು ಕ್ಯಾಪ್ಸುಲ್ ಇದು ಉದ್ದೇಶಿತ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ (BTK ಪ್ರತಿಬಂಧಕ)
- ಚಿಮೆರಿಕ್ ಆಂಟಿಜೆನ್ ರಿಸೆಪ್ಟರ್ ಟಿ-ಸೆಲ್ ಥೆರಪಿ (ಸಿಎಆರ್ ಟಿ-ಸೆಲ್ ಥೆರಪಿ)
ನೀವೂ ನಮ್ಮ ಓದಬಹುದು 'ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು' ಫ್ಯಾಕ್ಟ್ ಶೀಟ್ ಅಥವಾ ನಮ್ಮ ಭೇಟಿ ಅಂತರ್ಜಾಲ ಪುಟ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಕುರಿತು ಹೆಚ್ಚಿನ ಮಾಹಿತಿಗಾಗಿ
CLL / SLL ಗಾಗಿ ಮುನ್ನರಿವು - ಮತ್ತು ಚಿಕಿತ್ಸೆಯು ಕೊನೆಗೊಂಡಾಗ ಏನಾಗುತ್ತದೆ
ಮುನ್ನರಿವು ನಿಮ್ಮ CLL / SLL ನ ನಿರೀಕ್ಷಿತ ಫಲಿತಾಂಶ ಏನಾಗಿರುತ್ತದೆ ಮತ್ತು ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯು ಯಾವ ಪರಿಣಾಮ ಬೀರಬಹುದು ಎಂಬುದನ್ನು ನೋಡುತ್ತದೆ.
CLL / SLL ಪ್ರಸ್ತುತ ಚಿಕಿತ್ಸೆಗಳೊಂದಿಗೆ ಗುಣಪಡಿಸಲಾಗುವುದಿಲ್ಲ. ಇದರರ್ಥ ನೀವು ಒಮ್ಮೆ ರೋಗನಿರ್ಣಯಗೊಂಡರೆ, ನಿಮ್ಮ ಉಳಿದ ಜೀವನಕ್ಕೆ ನೀವು CLL / SLL ಅನ್ನು ಹೊಂದಿರುತ್ತೀರಿ .... ಆದರೆ, ಅನೇಕ ಜನರು ಇನ್ನೂ CLL / SLL ನೊಂದಿಗೆ ದೀರ್ಘ ಮತ್ತು ಆರೋಗ್ಯಕರ ಜೀವನವನ್ನು ನಡೆಸುತ್ತಾರೆ. CLL / SLL ಅನ್ನು ನಿರ್ವಹಿಸಬಹುದಾದ ಮಟ್ಟದಲ್ಲಿ ಇಟ್ಟುಕೊಳ್ಳುವುದು ಮತ್ತು ನಿಮ್ಮ ಜೀವನದ ಗುಣಮಟ್ಟದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನೀವು ಹೊಂದಿಲ್ಲ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು ಚಿಕಿತ್ಸೆಯ ಉದ್ದೇಶ ಅಥವಾ ಉದ್ದೇಶವಾಗಿದೆ.
CLL / SLL ಹೊಂದಿರುವ ಪ್ರತಿಯೊಬ್ಬರೂ ವಯಸ್ಸು, ವೈದ್ಯಕೀಯ ಇತಿಹಾಸ ಮತ್ತು ತಳಿಶಾಸ್ತ್ರ ಸೇರಿದಂತೆ ವಿವಿಧ ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಸಾಮಾನ್ಯ ಅರ್ಥದಲ್ಲಿ ಮುನ್ನರಿವಿನ ಬಗ್ಗೆ ಮಾತನಾಡುವುದು ತುಂಬಾ ಕಷ್ಟ. ನಿಮ್ಮ ಸ್ವಂತ ಅಪಾಯಕಾರಿ ಅಂಶಗಳ ಬಗ್ಗೆ ನಿಮ್ಮ ತಜ್ಞ ವೈದ್ಯರೊಂದಿಗೆ ಮಾತನಾಡಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ ಮತ್ತು ಇವುಗಳು ನಿಮ್ಮ ಮುನ್ನರಿವಿನ ಮೇಲೆ ಹೇಗೆ ಪರಿಣಾಮ ಬೀರಬಹುದು.
ಬದುಕುಳಿಯುವಿಕೆ - ಕ್ಯಾನ್ಸರ್ನೊಂದಿಗೆ ಜೀವಿಸುವುದು
ಆರೋಗ್ಯಕರ ಜೀವನಶೈಲಿ, ಅಥವಾ ಚಿಕಿತ್ಸೆಯ ನಂತರ ಕೆಲವು ಸಕಾರಾತ್ಮಕ ಜೀವನಶೈಲಿ ಬದಲಾವಣೆಗಳು ನಿಮ್ಮ ಚೇತರಿಕೆಗೆ ಉತ್ತಮ ಸಹಾಯವಾಗಬಹುದು. CLL / SLL ನೊಂದಿಗೆ ಉತ್ತಮವಾಗಿ ಬದುಕಲು ನಿಮಗೆ ಸಹಾಯ ಮಾಡಲು ನೀವು ಮಾಡಬಹುದಾದ ಹಲವು ವಿಷಯಗಳಿವೆ.
ಕ್ಯಾನ್ಸರ್ ರೋಗನಿರ್ಣಯ ಅಥವಾ ಚಿಕಿತ್ಸೆಯ ನಂತರ, ಜೀವನದಲ್ಲಿ ಅವರ ಗುರಿಗಳು ಮತ್ತು ಆದ್ಯತೆಗಳು ಬದಲಾಗುತ್ತವೆ ಎಂದು ಅನೇಕ ಜನರು ಕಂಡುಕೊಳ್ಳುತ್ತಾರೆ. ನಿಮ್ಮ 'ಹೊಸ ಸಾಮಾನ್ಯ' ಏನೆಂದು ತಿಳಿದುಕೊಳ್ಳಲು ಸಮಯ ತೆಗೆದುಕೊಳ್ಳಬಹುದು ಮತ್ತು ಹತಾಶೆಯಾಗಬಹುದು. ನಿಮ್ಮ ಕುಟುಂಬ ಮತ್ತು ಸ್ನೇಹಿತರ ನಿರೀಕ್ಷೆಗಳು ನಿಮ್ಮದಕ್ಕಿಂತ ಭಿನ್ನವಾಗಿರಬಹುದು. ನೀವು ಪ್ರತ್ಯೇಕತೆ, ದಣಿವು ಅಥವಾ ಪ್ರತಿದಿನ ಬದಲಾಗಬಹುದಾದ ಯಾವುದೇ ಸಂಖ್ಯೆಯ ವಿಭಿನ್ನ ಭಾವನೆಗಳನ್ನು ಅನುಭವಿಸಬಹುದು. ನಿಮ್ಮ CLL / SLL ಚಿಕಿತ್ಸೆಯ ನಂತರ ಮುಖ್ಯ ಗುರಿಗಳು ಜೀವನಕ್ಕೆ ಮರಳುವುದು ಮತ್ತು:
- ನಿಮ್ಮ ಕೆಲಸ, ಕುಟುಂಬ ಮತ್ತು ಇತರ ಜೀವನ ಪಾತ್ರಗಳಲ್ಲಿ ಸಾಧ್ಯವಾದಷ್ಟು ಸಕ್ರಿಯರಾಗಿರಿ
- ಕ್ಯಾನ್ಸರ್ ಮತ್ತು ಅದರ ಚಿಕಿತ್ಸೆಯ ಅಡ್ಡಪರಿಣಾಮಗಳು ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳನ್ನು ಕಡಿಮೆ ಮಾಡಿ
- ಯಾವುದೇ ತಡವಾದ ಅಡ್ಡ ಪರಿಣಾಮಗಳನ್ನು ಗುರುತಿಸಿ ಮತ್ತು ನಿರ್ವಹಿಸಿ
- ನಿಮ್ಮನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಸ್ವತಂತ್ರವಾಗಿಡಲು ಸಹಾಯ ಮಾಡಿ
- ನಿಮ್ಮ ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸಿ ಮತ್ತು ಉತ್ತಮ ಮಾನಸಿಕ ಆರೋಗ್ಯವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಿ
ಕ್ಯಾನ್ಸರ್ ಪುನರ್ವಸತಿ
ವಿವಿಧ ರೀತಿಯ ಕ್ಯಾನ್ಸರ್ ಪುನರ್ವಸತಿಯನ್ನು ನಿಮಗೆ ಶಿಫಾರಸು ಮಾಡಬಹುದು. ಇದು ಅಂತಹ ಯಾವುದೇ ವ್ಯಾಪಕ ಶ್ರೇಣಿಯ ಸೇವೆಗಳನ್ನು ಅರ್ಥೈಸಬಲ್ಲದು:
- ದೈಹಿಕ ಚಿಕಿತ್ಸೆ, ನೋವು ನಿರ್ವಹಣೆ
- ಪೌಷ್ಟಿಕಾಂಶ ಮತ್ತು ವ್ಯಾಯಾಮ ಯೋಜನೆ
- ಭಾವನಾತ್ಮಕ, ವೃತ್ತಿ ಮತ್ತು ಆರ್ಥಿಕ ಸಮಾಲೋಚನೆ
ಕೆಳಗಿನ ನಮ್ಮ ಫ್ಯಾಕ್ಟ್ಶೀಟ್ಗಳಲ್ಲಿ ನಾವು ಕೆಲವು ಉತ್ತಮ ಸಲಹೆಗಳನ್ನು ಹೊಂದಿದ್ದೇವೆ:
- ಕ್ಯಾನ್ಸರ್ ಮರುಕಳಿಸುವಿಕೆಯ ಭಯ ಮತ್ತು ಸ್ಕ್ಯಾನ್ ಆತಂಕ
- ನಿದ್ರೆಯ ನಿರ್ವಹಣೆ ಮತ್ತು ಲಿಂಫೋಮಾ
- ವ್ಯಾಯಾಮ ಮತ್ತು ಲಿಂಫೋಮಾ
- ಆಯಾಸ ಮತ್ತು ಲಿಂಫೋಮಾ
- ಲೈಂಗಿಕತೆ ಮತ್ತು ಅನ್ಯೋನ್ಯತೆ
- ಲಿಂಫೋಮಾ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಭಾವನಾತ್ಮಕ ಪರಿಣಾಮ
- ಲಿಂಫೋಮಾದೊಂದಿಗೆ ವಾಸಿಸುವ ಭಾವನಾತ್ಮಕ ಪ್ರಭಾವ
- ಲಿಂಫೋಮಾ ಚಿಕಿತ್ಸೆಯನ್ನು ಪೂರ್ಣಗೊಳಿಸಿದ ನಂತರ ಲಿಂಫೋಮಾದ ಭಾವನಾತ್ಮಕ ಪರಿಣಾಮ
- ಲಿಂಫೋಮಾ ಹೊಂದಿರುವ ಯಾರನ್ನಾದರೂ ನೋಡಿಕೊಳ್ಳುವುದು
- ಮರುಕಳಿಸಿದ ಅಥವಾ ವಕ್ರೀಕಾರಕ ಲಿಂಫೋಮಾದ ಭಾವನಾತ್ಮಕ ಪ್ರಭಾವ
- ಪೂರಕ ಮತ್ತು ಪರ್ಯಾಯ ಚಿಕಿತ್ಸೆಗಳು: ಲಿಂಫೋಮಾ
- ಸ್ವ-ಆರೈಕೆ ಮತ್ತು ಲಿಂಫೋಮಾ
- ಪೋಷಣೆ ಮತ್ತು ಲಿಂಫೋಮಾ
ರೂಪಾಂತರಿತ ಲಿಂಫೋಮಾ (ರಿಕ್ಟರ್ನ ರೂಪಾಂತರ)
ರೂಪಾಂತರ ಎಂದರೇನು
ರೂಪಾಂತರಗೊಂಡ ಲಿಂಫೋಮಾವು ಲಿಂಫೋಮಾವಾಗಿದ್ದು, ಇದನ್ನು ಆರಂಭದಲ್ಲಿ ಜಡ (ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತಿದೆ) ಎಂದು ಗುರುತಿಸಲಾಯಿತು ಆದರೆ ಆಕ್ರಮಣಕಾರಿ (ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ) ಕಾಯಿಲೆಯಾಗಿ ರೂಪಾಂತರಗೊಂಡಿದೆ.
ರೂಪಾಂತರವು ಅಪರೂಪ, ಆದರೆ ನಿಷ್ಕ್ರಿಯ ಲಿಂಫೋಮಾ ಜೀವಕೋಶಗಳಲ್ಲಿನ ಜೀನ್ಗಳು ಕಾಲಾನಂತರದಲ್ಲಿ ಹಾನಿಗೊಳಗಾದರೆ ಸಂಭವಿಸಬಹುದು. ಇದು ಸ್ವಾಭಾವಿಕವಾಗಿ ಸಂಭವಿಸಬಹುದು ಅಥವಾ ಕೆಲವು ಚಿಕಿತ್ಸೆಗಳ ಪರಿಣಾಮವಾಗಿ ಜೀವಕೋಶಗಳು ವೇಗವಾಗಿ ಬೆಳೆಯಲು ಕಾರಣವಾಗಬಹುದು. ಇದು CLL / SLL ನಲ್ಲಿ ಸಂಭವಿಸಿದಾಗ ಅದನ್ನು ರಿಕ್ಟರ್ ಸಿಂಡ್ರೋಮ್ (RS) ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ಇದು ಸಂಭವಿಸಿದಲ್ಲಿ ನಿಮ್ಮ CLL / SLL ಡಿಫ್ಯೂಸ್ ಲಾರ್ಜ್ ಬಿ-ಸೆಲ್ ಲಿಂಫೋಮಾ (DLBCL) ಅಥವಾ ಹೆಚ್ಚು ಅಪರೂಪವಾಗಿ T- ಕೋಶ ಲಿಂಫೋಮಾ ಎಂದು ಕರೆಯಲ್ಪಡುವ ಲಿಂಫೋಮಾದ ಪ್ರಕಾರವಾಗಿ ರೂಪಾಂತರಗೊಳ್ಳುತ್ತದೆ.
ರೂಪಾಂತರಿತ ಲಿಂಫೋಮಾದ ಕುರಿತು ಹೆಚ್ಚಿನ ಮಾಹಿತಿಗಾಗಿ ದಯವಿಟ್ಟು ನಮ್ಮ ನೋಡಿ ಸತ್ಯಪತ್ರ ಇಲ್ಲಿ.